Qual paradoxo une a resistência as quinolonas e a resistência ao carbapenêmicos e o que a CCIH pode fazer? Leia esta artigo para saber.
As fluoroquinolonas foram celebradas como um triunfo da farmacologia moderna — antibióticos potentes, de amplo espectro e capazes de alcançar praticamente todos os tecidos do corpo humano. No entanto, o sucesso cobrou um preço alto: o uso indiscriminado dessa classe tornou-se um dos principais motores da resistência bacteriana em hospitais.
Estudos recentes mostram algo surpreendente — limitar o uso de ciprofloxacina pode reduzir não apenas a resistência à própria droga, mas também aos carbapenêmicos, os antibióticos mais valiosos do arsenal hospitalar. Essa descoberta redefine a lógica do stewardship: ao restringir um antimicrobiano, podemos salvar outro.
Neste artigo, analisamos as evidências, os mecanismos moleculares e as implicações estratégicas dessa relação invisível, que transforma o controle de infecção em uma verdadeira gestão ecológica da microbiota hospitalar.
FAQ: Quinolonas, Resistência Cruzada e Stewardship de Antimicrobianos
Este FAQ foi elaborado para aprofundar o conhecimento sobre o uso de quinolonas e sua relação com a resistência bacteriana, especialmente no que tange à proteção de outras classes de antibióticos, como os carbapenêmicos.
Conceitos Fundamentais
1. O que são quinolonas e qual o seu mecanismo de ação?
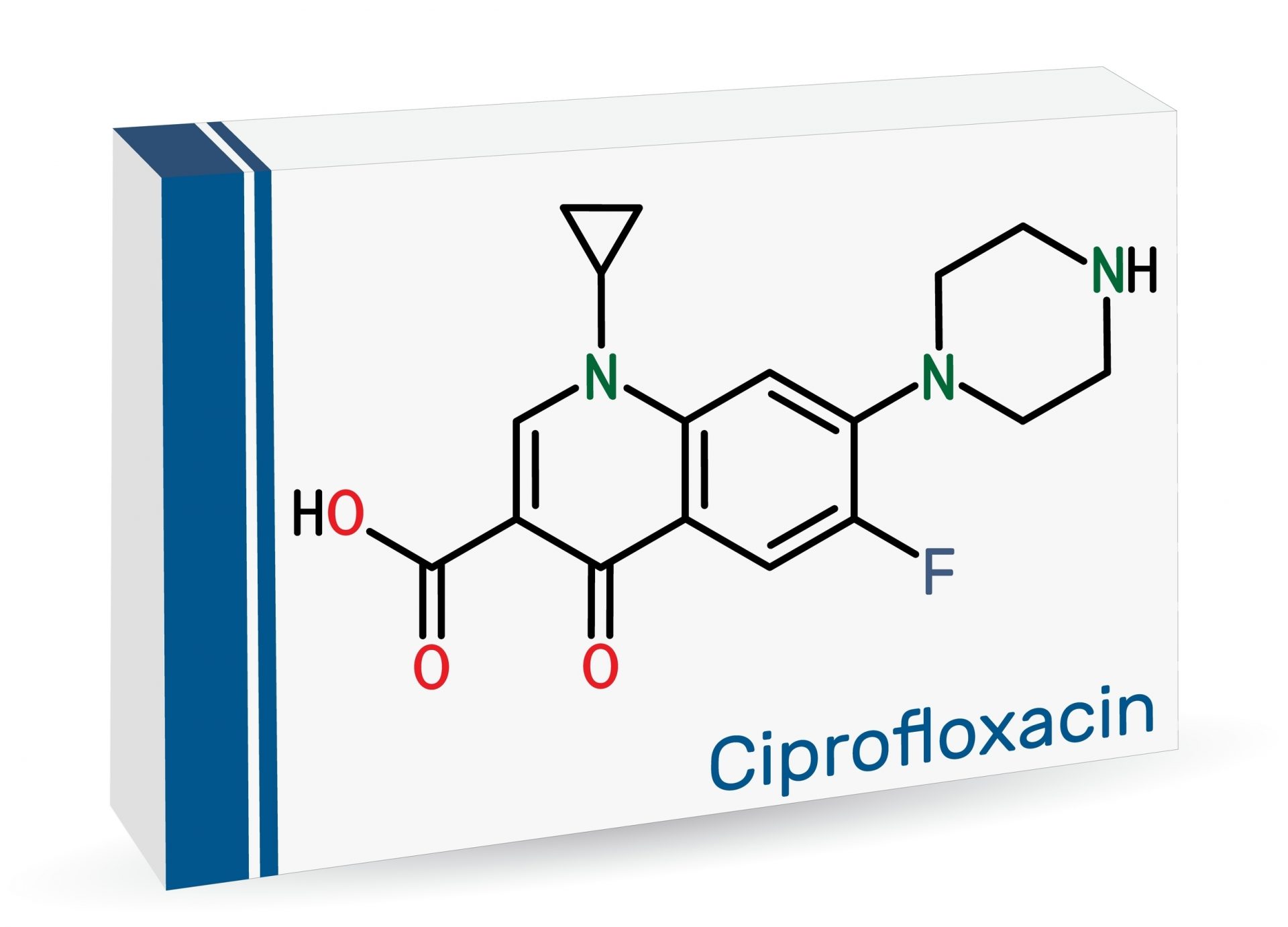
As quinolonas são uma classe de antibióticos bactericidas de amplo espectro. Elas agem inibindo as enzimas bacterianas DNA girase e topoisomerase IV, que são essenciais para a replicação, transcrição e reparo do DNA da bactéria, levando à sua morte. As fluoroquinolonas, como a ciprofloxacina e a levofloxacina, são as mais conhecidas desta classe.
- Referência: Quinolonas: O Paradoxo da Resistência — Como o Uso de um Antibiótico Pode Proteger Outro
2. Qual o espectro de ação das quinolonas?
As fluoroquinolonas possuem um amplo espectro de ação, cobrindo uma vasta gama de bactérias Gram-negativas, incluindo Pseudomonas aeruginosa, e também algumas bactérias Gram-positivas e atípicas. Isso as torna versáteis para o tratamento de diversas infecções, como as do trato urinário, respiratórias, gastrointestinais, osteoarticulares, entre outras.
3. Quais as principais quinolonas utilizadas na prática clínica?
As mais comuns são a ciprofloxacina, norfloxacina e a levofloxacina. A ciprofloxacina é frequentemente utilizada para infecções por bacilos Gram-negativos, enquanto a levofloxacina é conhecida como uma “quinolona respiratória” por sua excelente penetração no tecido pulmonar.
Mecanismos de Resistência
4. Como as bactérias se tornam resistentes às quinolonas?
A resistência às quinolonas pode ocorrer principalmente por duas vias:
- Mutações nos genes alvo: Alterações nos genes que codificam a DNA girase (gyrA e gyrB) e a topoisomerase IV (parC e parE) diminuem a afinidade do antibiótico pelo seu sítio de ação.
- Bombas de efluxo: A superexpressão de bombas de efluxo, que são proteínas na membrana bacteriana, expulsam ativamente o antibiótico de dentro da célula, impedindo que ele atinja a concentração necessária para ser eficaz.
- Referência: Quais são os mecanismos de resistências das bactérias contra os antibióticos? – ccih.med.br
5. O que é resistência cruzada e co-seleção?
A resistência cruzada ocorre quando um mecanismo de resistência a um antibiótico confere resistência a outros da mesma classe. A co-seleção (ou co-resistência) é um fenômeno mais amplo, no qual a pressão seletiva exercida por um antibiótico favorece a sobrevivência de bactérias que possuem mecanismos de resistência que também conferem proteção contra antibióticos de outras classes. Um exemplo clássico é o uso de quinolonas selecionando bactérias com bombas de efluxo que também expulsam carbapenêmicos.
- Referência: Quinolonas: O Paradoxo da Resistência — Como o Uso de um Antibiótico Pode Proteger Outro
6. O que são os Plasmídeos de Resistência a Quinolonas (PMQR)?
São genes de resistência a quinolonas localizados em plasmídeos, que são elementos genéticos móveis. Isso permite que a resistência seja transferida horizontalmente entre diferentes bactérias, acelerando sua disseminação. Os genes qnr são um exemplo de PMQR.
- Referência: The Co-Selection of Fluoroquinolone Resistance Genes in the Gut Flora of Vietnamese Children
O Paradoxo da Resistência: Quinolonas e Carbapenêmicos
7. Qual é o “paradoxo da resistência” envolvendo quinolonas e carbapenêmicos?
O paradoxo reside no fato de que a restrição do uso de quinolonas (como a ciprofloxacina) pode levar a uma redução da resistência a outra classe de antibióticos, os carbapenêmicos (como meropenem e imipenem), mesmo que o consumo destes últimos aumente.
- Referência: Quinolonas: O Paradoxo da Resistência — Como o Uso de um Antibiótico Pode Proteger Outro
8. Como o uso de quinolonas pode aumentar a resistência aos carbapenêmicos?
Em bactérias como a Pseudomonas aeruginosa, a exposição a quinolonas pode selecionar cepas que superexpressam bombas de efluxo (como a MexAB-OprM). Essas mesmas bombas são capazes de expulsar os carbapenêmicos da célula bacteriana. Assim, ao usar quinolonas, indiretamente selecionamos bactérias resistentes aos carbapenêmicos.
- Referência: Quinolonas: O Paradoxo da Resistência — Como o Uso de um Antibiótico Pode Proteger Outro
9. Existe evidência clínica desse fenômeno?
Sim. O artigo-base e outros estudos demonstram que hospitais que implementaram programas de restrição do uso de ciprofloxacina em UTIs observaram uma redução significativa nas taxas de resistência de P. aeruginosa aos carbapenêmicos.
- Referência: Quinolonas: O Paradoxo da Resistência — Como o Uso de um Antibiótico Pode Proteger Outro
10. Qual a importância de se conhecer o perfil de sensibilidade local para a prescrição de quinolonas?
Conhecer a epidemiologia local é fundamental. Se as taxas de resistência a quinolonas para os principais patógenos (como E. coli em infecções urinárias) forem altas, seu uso empírico pode ser ineficaz e contribuir para a pressão seletiva. O monitoramento contínuo dos perfis de sensibilidade através de antibiogramas é crucial para guiar a terapia.
Stewardship de Antimicrobianos e Implicações Práticas
11. O que é Stewardship de Antimicrobianos e qual sua relação com o uso de quinolonas?
O Antimicrobial Stewardship é um conjunto de estratégias coordenadas para promover o uso apropriado de antimicrobianos, com o objetivo de melhorar os desfechos dos pacientes, reduzir a resistência microbiana e diminuir a disseminação de infecções causadas por patógenos multirresistentes. A restrição criteriosa de quinolonas é uma das principais estratégias de stewardship para a proteção de outras classes de antibióticos.
12. Quais as principais medidas de Stewardship para o uso de quinolonas?
- Restrição de uso: Limitar a prescrição de quinolonas, especialmente a ciprofloxacina, para situações clínicas específicas onde outras opções terapêuticas não são adequadas.
- Ajuste de dose: Utilizar doses otimizadas para garantir a eficácia e minimizar a seleção de resistência.
- Descalonamento: Após a identificação do patógeno e seu perfil de sensibilidade, reavaliar a necessidade do antibiótico e, se possível, trocá-lo por um de espectro mais estreito.
- Tempo de tratamento: Utilizar a menor duração de tratamento clinicamente eficaz.
- Referência: Lançamento do Curso Avançado em Antimicrobianos e Antimicrobial Stewardship – YouTube
13. Qual o papel do farmacêutico clínico no controle do uso de quinolonas?
O farmacêutico clínico é peça-chave no time de stewardship. Ele pode atuar na revisão das prescrições, sugerindo alternativas terapêuticas, ajustando doses (especialmente em pacientes com disfunção renal), monitorando interações medicamentosas e eventos adversos, e educando a equipe de saúde sobre o uso racional de antimicrobianos.
14. Quais os principais eventos adversos associados às fluoroquinolonas?
As fluoroquinolonas estão associadas a uma série de eventos adversos, alguns graves, como tendinite e ruptura de tendão, neuropatia periférica, efeitos no sistema nervoso central (confusão, alucinações), alterações do ritmo cardíaco (prolongamento do intervalo QT) e disfunções da aorta. O FDA tem emitido alertas sobre esses riscos, reforçando a necessidade de um uso criterioso.
- Referência: FDA inclui fluoroquinolonas em lista atualizada de medicamentos potencialmente perigosos – ccih.med.br
15. Como o gestor hospitalar pode apoiar o uso racional de quinolonas?
O gestor hospitalar pode apoiar implementando um programa de stewardship de antimicrobianos, garantindo os recursos necessários (humanos e tecnológicos), apoiando as decisões da CCIH e do time de stewardship, e promovendo uma cultura de segurança e uso racional de medicamentos na instituição.
Cenários Específicos e Futuro
16. Em quais situações o uso de quinolonas ainda é considerado de primeira linha?
Apesar das restrições, as quinolonas ainda têm seu lugar. Situações como prostatites bacterianas, certas infecções gastrointestinais e como parte da terapia para alguns microrganismos multirresistentes (com base em antibiograma) são exemplos onde elas ainda podem ser a melhor opção. A decisão deve ser sempre individualizada e baseada em dados de sensibilidade.
- Referência: #72 – Quinolonas – YouTube
17. O que fazer em caso de infecção por Pseudomonas aeruginosa resistente a carbapenêmicos?
O tratamento de infecções por P. aeruginosa resistente a carbapenêmicos (CRPA) é um grande desafio. As opções terapêuticas são limitadas e geralmente envolvem a combinação de antibióticos, como polimixinas, aminoglicosídeos e, em alguns casos, novas drogas como ceftolozano-tazobactam ou ceftazidima-avibactam. A avaliação por um infectologista é fundamental.
- Referência: Carbapenem-resistant Pseudomonas aeruginosa strains: a worrying health problem in intensive care units
18. Como a formação de biofilmes impacta a eficácia das quinolonas?
O biofilme é uma comunidade de bactérias aderida a uma superfície, protegida por uma matriz polimérica. Essa estrutura dificulta a penetração do antibiótico e cria um ambiente que favorece a troca de genes de resistência. As quinolonas, assim como outros antibióticos, têm sua eficácia drasticamente reduzida contra bactérias em biofilme.
19. A restrição de quinolonas é uma estratégia isolada?
Não. A restrição de quinolonas deve fazer parte de um programa de stewardship abrangente, que inclua também o controle do uso de outras classes de antibióticos, como os próprios carbapenêmicos e as cefalosporinas de amplo espectro. Além disso, medidas de prevenção e controle de infecção (como a higiene das mãos) são a base para se evitar a disseminação de bactérias resistentes.
20. Quais as perspectivas futuras no combate à resistência bacteriana?
As perspectivas envolvem o desenvolvimento de novos antibióticos, a pesquisa de terapias alternativas (como a fagoterapia), o uso de diagnóstico rápido para a identificação de patógenos e seus mecanismos de resistência, e, principalmente, o fortalecimento dos programas de stewardship e de prevenção de infecções em nível global.
Quinolonas na Era da Resistência: De Ferramenta Terapêutica a Desafio Estratégico para o Controle de Infecção Hospitalar
As quinolonas representam um paradigma da farmacologia moderna: uma classe de agentes potentes, de amplo espectro e com excelente biodisponibilidade oral, que revolucionou o tratamento de infecções bacterianas. Contudo, seu uso disseminado inadvertidamente alimentou a própria crise de resistência que hoje enfrentamos (Ref. 8). Este duplo papel, como solução terapêutica e como catalisador de padrões complexos de resistência, posiciona as quinolonas no centro de um dos maiores desafios para o controle de infecção hospitalar (CCIH). Este artigo apresenta uma análise crítica do papel atual das quinolonas no ambiente hospitalar, dissecando as evidências que conectam seu uso à seleção de patógenos multirresistentes, como Pseudomonas aeruginosa, e apresentando o stewardship de antimicrobianos como uma estratégia poderosa e baseada em evidências para mitigar este risco e preservar a eficácia de todo o nosso arsenal terapêutico, incluindo os carbapenêmicos.
A Arquitetura Molecular e o Legado Clínico das Quinolonas
A jornada das quinolonas começou em 1962 com a identificação do ácido nalidíxico, um derivado da 1,8-naftiridina, como um subproduto da síntese de cloroquina (Ref. 1). A evolução da classe nas décadas seguintes, com a introdução de um átomo de flúor na posição 6 e um anel piperazinil na posição 7, deu origem às fluoroquinolonas, como a ciprofloxacina, que exibiam potência e espectro de ação substancialmente superiores (Ref. 1). Todas as quinolonas clinicamente relevantes compartilham uma estrutura de anel duplo com um grupo carboxil na posição 3, essencial para sua atividade (Ref. 1).
A Família das Quinolonas: Uma Visão Abrangente
A classe das quinolonas é frequentemente categorizada em gerações, refletindo a evolução de seu espectro de atividade e propriedades farmacocinéticas:
- Primeira Geração: Representada pelo ácido nalidíxico, seu espectro era restrito a Enterobacterales e seu uso limitava-se a infecções do trato urinário não complicadas (Ref. 1).
- Segunda Geração (Fluoroquinolonas): A introdução do átomo de flúor marcou uma revolução. Agentes como norfloxacina, ciprofloxacina e ofloxacina expandiram drasticamente o espectro para incluir Pseudomonas aeruginosa, patógenos atípicos e melhor atividade contra Gram-negativos em geral (Ref. 1). A ciprofloxacina, em particular, tornou-se um pilar no tratamento de infecções hospitalares.
- Terceira Geração: O levofloxacino (o isômero L-ativo da ofloxacina) manteve a excelente atividade contra Gram-negativos e adicionou uma cobertura aprimorada contra Gram-positivos, especialmente Streptococcus pneumoniae, tornando-se um “quinolona respiratória” (Ref. 1).
- Quarta Geração: Fármacos como moxifloxacina e gemifloxacina ampliaram ainda mais o espectro para incluir cobertura contra bactérias anaeróbias, além de manterem a potente atividade contra Gram-positivos respiratórios (Ref. 1).
- Agentes Mais Recentes: A delafloxacina representa uma evolução adicional, com potente atividade contra Staphylococcus aureus resistente à meticilina (MRSA) e maior eficácia em pH ácido, como o encontrado em abscessos cutâneos (Ref. 1).
É importante notar que a história das quinolonas também é marcada pela retirada de vários agentes do mercado (ex: trovafloxacina, gatifloxacina, grepafloxacina) devido a toxicidades graves, embora raras, sublinhando a importância da vigilância contínua (Ref. 1).
Mecanismo de Ação Duplo
As quinolonas exercem sua potente atividade bactericida através da inibição rápida da síntese de DNA bacteriano (Ref. 1). Elas atuam como venenos para duas enzimas essenciais da classe topoisomerase tipo II: a DNA girase e a topoisomerase IV (Ref. 1, 15).
- DNA Girase: Composta pelas subunidades GyrA e GyrB, sua função primordial é introduzir superelicoidização negativa no DNA, um processo vital para compactar o cromossomo e aliviar a tensão torsional durante a replicação (Ref. 1). Na maioria das bactérias Gram-negativas, como Escherichia coli e Pseudomonas aeruginosa, a DNA girase é o alvo primário das quinolonas (Ref. 1).
- Topoisomerase IV: Composta pelas subunidades ParC e ParE, sua principal função é a separação das moléculas de DNA filhas após a replicação, permitindo a segregação cromossômica para as células filhas (Ref. 1). Em muitas bactérias Gram-positivas, como Staphylococcus aureus, a topoisomerase IV é o alvo primário (Ref. 1).
As quinolonas se ligam a um complexo transitório formado pela enzima e pelo DNA clivado, estabilizando-o e impedindo o religamento da fita de DNA. Esse complexo bloqueia o avanço da forquilha de replicação, levando à geração de quebras de fita dupla e, consequentemente, à morte celular (Ref. 1). A existência de alvos primários e secundários distintos entre as espécies bacterianas é um fator determinante na forma como a resistência se desenvolve. Uma mutação no gene do alvo primário (ex: gyrA em E. coli) confere um nível inicial de resistência, enquanto mutações subsequentes no gene do alvo secundário (ex: parC) são necessárias para alcançar altos níveis de resistência. Esse processo escalonado explica por que a resistência pode emergir gradualmente sob pressão seletiva, um ponto crucial para a vigilância da CCIH (Ref. 15).
Espectro de Ação e Mecanismos de Resistência
As fluoroquinolonas modernas possuem um amplo espectro de ação, abrangendo a maioria das Enterobacterales, P. aeruginosa, patógenos atípicos (como Mycoplasma, Chlamydia e Legionella) e, com agentes mais novos como levofloxacino e moxifloxacino, uma atividade aprimorada contra Gram-positivos, incluindo Streptococcus pneumoniae (Ref. 1). Essa versatilidade as tornou valiosas no tratamento de infecções hospitalares, como pneumonia nosocomial (levofloxacino), infecções intra-abdominais complicadas e infecções de pele e partes moles (ciprofloxacino, levofloxacino) (Ref. 1, 3).
Contudo, a eficácia das quinolonas é ameaçada por múltiplos mecanismos de resistência:
- Mutações no Sítio-Alvo: É o principal mecanismo de resistência de alto nível. O acúmulo sequencial de mutações pontuais nas Regiões Determinantes de Resistência às Quinolonas (QRDRs) dos genes gyrA e parC reduz a afinidade de ligação do fármaco à enzima (Ref. 15).
- Redução da Concentração Intracelular: A superexpressão de bombas de efluxo multidrogas, como os sistemas Mex-Opr em P. aeruginosa, expulsa ativamente as quinolonas da célula bacteriana (Ref. 15). Este mecanismo é particularmente preocupante, pois pode conferir resistência cruzada a outras classes de antimicrobianos (Ref. 14).
- Resistência Mediada por Plasmídeos (PMQR): Genes como qnr codificam proteínas que protegem a DNA girase da inibição pelas quinolonas. Embora confiram apenas um baixo nível de resistência, os PMQR facilitam a seleção de mutantes com resistência de alto nível, atuando como um “degrau” para a resistência clinicamente significativa (Ref. 1).
Análise Crítica de Evidências Recentes: O Impacto da Restrição de Ciprofloxacina
Um dos princípios fundamentais do stewardship de antimicrobianos é que a modulação do uso de uma classe de antibióticos pode influenciar os perfis de resistência. Um estudo clássico investigou essa hipótese no mundo real, avaliando se a restrição de uma única classe de antibióticos poderia reverter padrões de resistência já estabelecidos, fornecendo evidências robustas para a prática clínica (Ref. 3, 5).
Metodologia do Estudo
O estudo foi conduzido como uma análise de séries temporais interrompidas em 11 unidades de terapia intensiva e de cuidados intermediários de um grande hospital de ensino, ao longo de um período de sete anos (42 meses antes e 42 meses após a intervenção) (Ref. 5). A intervenção consistiu na restrição do uso de ciprofloxacina em todo o hospital, exigindo pré-aprovação por um infectologista para sua prescrição a partir de julho de 2007 (Ref. 5). Os desfechos primários foram as mudanças na porcentagem e na taxa (isolados por 10.000 pacientes-dia) de resistência de P. aeruginosa à ciprofloxacina e aos carbapenêmicos antipseudomonas (Ref. 5).
Principais Resultados e Significância Estatística
Os resultados da intervenção foram notáveis e, em alguns aspectos, contraintuitivos, oferecendo uma visão profunda sobre a ecologia da resistência hospitalar.
- Mudanças no Consumo de Antimicrobianos: Após a restrição, o uso de ciprofloxacina diminuiu significativamente (p=0,0027). Paradoxalmente, o uso de carbapenêmicos aumentou de forma significativa (p=0,0134) (Ref. 5).
- Impacto na Resistência de P. aeruginosa:
- Resistência à Ciprofloxacina: A restrição foi seguida por uma queda acentuada e estatisticamente significativa tanto na porcentagem de isolados resistentes (redução de 13,7% ao longo do período, p=0,0017) quanto na taxa de isolamento (redução de 7,4 casos por 10.000 pacientes-dia, p=0,0001) (Ref. 5).
- Resistência aos Carbapenêmicos: Este foi o achado mais impactante. Apesar do aumento no consumo de carbapenêmicos, a taxa de isolamento de P. aeruginosa resistente a estes fármacos diminuiu significativamente (redução de 7,1 casos por 10.000 pacientes-dia, p=0,0006) (Ref. 5).
Os autores concluíram que a restrição de ciprofloxacina estava associada a uma diminuição da resistência de P. aeruginosa não apenas à própria ciprofloxacina, mas também aos carbapenêmicos, sugerindo que esta é uma estratégia viável e eficaz para o controle de P. aeruginosa multirresistente (Ref. 3, 5).
Tabela 1: Principais Resultados do Estudo sobre a Restrição de Ciprofloxacina
| Parâmetro Avaliado | Mudança Observada Pós-Restrição | Valor de P (Significância Estatística) |
| Uso de Ciprofloxacina | Diminuição significativa | 0,0027 |
| Uso de Carbapenêmicos | Aumento significativo | 0,0134 |
| Resistência de P. aeruginosa à Ciprofloxacina (Taxa) | Diminuição significativa | 0,0001 |
| Resistência de P. aeruginosa aos Carbapenêmicos (Taxa) | Diminuição significativa | 0,0006 |
Fonte: Adaptado de dados do estudo de referência (Ref. 5).
O Panorama da Resistência: A Relevância das Quinolonas no Ecossistema Hospitalar Brasileiro
A resistência antimicrobiana é uma ameaça crítica à segurança do paciente no Brasil, com dados nacionais documentando o aumento de microrganismos multirresistentes (Ref. 7, 8). Nesse cenário, as quinolonas desempenham um papel central (Ref. 10, 12).
Estudos brasileiros demonstram taxas preocupantes de resistência. Em infecções do trato urinário (ITU) comunitárias, a resistência de E. coli às quinolonas e ao sulfametoxazol-trimetoprim se aproxima ou ultrapassa o limiar de 20%, o que compromete seu uso empírico (Ref. 9, 10). Esse dado sugere uma ampla pressão seletiva originada na atenção primária, que inevitavelmente se reflete no ambiente hospitalar.
Dentro dos hospitais, o cenário é igualmente complexo. Dados do programa de vigilância SENTRY no Brasil, embora mais antigos, já apontavam para altas taxas de resistência em P. aeruginosa, mas, curiosamente, demonstravam alta sensibilidade em Klebsiella spp. (92,0%) na época (Ref. 11). Essa heterogeneidade sublinha como os perfis de resistência podem variar drasticamente entre patógenos e ao longo do tempo. Estudos mais recentes confirmam a prevalência de P. aeruginosa, K. pneumoniae e E. coli resistentes em hospitais brasileiros, reforçando a urgência do problema (Ref. 12, 13). A pandemia de COVID-19 exacerbou essa tendência, com relatos de aumento da resistência a carbapenêmicos e outras classes em patógenos como P. aeruginosa em hospitais no Rio de Janeiro (Ref. 16).
A análise conjunta desses dados revela que o “problema das quinolonas” não é monolítico. A resistência em E. coli comunitária e a resistência em P. aeruginosa hospitalar são duas facetas distintas do mesmo desafio, impulsionadas por diferentes pressões seletivas. Embora a CCIH não possa resolver isoladamente o problema da resistência na comunidade, ela detém o controle sobre a intensa pressão seletiva intra-hospitalar que fomenta os mecanismos de resistência mais perigosos, como os observados em P. aeruginosa.
A Conexão Oculta: Uso de Fluoroquinolonas e a Co-Seleção de Resistência a Carbapenêmicos
O paradoxo clínico apresentado pelo estudo de restrição — a diminuição da resistência aos carbapenêmicos apesar do aumento de seu uso — revela um dos fenômenos mais importantes na epidemiologia da resistência: a co-seleção. A explicação para esse aparente contrassenso reside na biologia molecular de P. aeruginosa.
A pressão seletiva exercida pela ciprofloxacina favorece a sobrevivência de cepas que possuem mecanismos de defesa robustos, sendo a superexpressão de bombas de efluxo multidrogas (como os sistemas MexAB-OprM ou MexXY-OprM) um dos mais eficazes (Ref. 15). Essas bombas não são específicas para quinolonas; elas são capazes de expelir uma variedade de compostos, incluindo outras classes de antimicrobianos, como os carbapenêmicos (Ref. 15). Portanto, ao selecionar cepas com bombas de efluxo ativas, o uso de ciprofloxacina indiretamente seleciona cepas que também possuem, no mínimo, um nível basal de resistência aos carbapenêmicos. Esse mecanismo de resistência compartilhada é a base da co-seleção.
Essa conexão não é apenas teórica. Estudos clínicos identificaram a duração do tratamento com ciprofloxacina como um fator de risco independente para a aquisição subsequente de P. aeruginosa resistente aos carbapenêmicos (Ref. 14). Em essência, a presença de ciprofloxacina no ecossistema hospitalar cria uma “vantagem de sobrevivência” para bactérias que, por acaso, também são resistentes aos carbapenêmicos. Ao remover a ciprofloxacina, essa vantagem seletiva específica é eliminada, permitindo que cepas sensíveis aos carbapenêmicos voltem a competir e a predominar na população bacteriana, mesmo que o uso de carbapenêmicos continue ou até aumente.
Essa compreensão recontextualiza o papel do stewardship de antimicrobianos. A restrição de uma classe de fármacos demonstra um impacto ecológico que transcende a preservação da própria classe, atuando como uma medida protetora para outras, como os carbapenêmicos. Essa abordagem desloca o stewardship de um modelo de “preservação de fármacos” para uma estratégia mais sofisticada de “manejo da ecologia microbiana hospitalar”. Para a CCIH, essa é uma justificativa poderosa: a restrição de quinolonas não é apenas uma “boa prática”, mas uma intervenção direta para proteger a eficácia de fármacos de última linha, como o meropenem.
Perfil de Segurança e Efeitos Adversos: Uma Análise Crítica
Apesar de sua eficácia, as fluoroquinolonas estão associadas a um perfil de efeitos adversos que exige cautela e justifica seu uso criterioso. Esses efeitos, alguns dos quais levaram à retirada de agentes do mercado, são um componente essencial na avaliação de risco-benefício de sua prescrição (Ref. 1).
- Efeitos Musculoesqueléticos: A tendinite e a ruptura de tendão, especialmente do tendão de Aquiles, são os efeitos adversos mais notórios da classe. O risco é maior em idosos, pacientes em uso de corticosteroides e transplantados (Ref. 1). A pefloxacina e a ofloxacina parecem ter um risco maior em comparação com a ciprofloxacina (Ref. 2).
- Neurotoxicidade: Efeitos no sistema nervoso central (SNC) são comuns, variando de cefaleia e tontura a quadros mais graves como convulsões, alucinações e psicose aguda (Ref. 1, 2). O mecanismo parece envolver o antagonismo dos receptores do neurotransmissor inibitório GABA (Ref. 2). O risco de convulsões pode ser exacerbado pelo uso concomitante de anti-inflamatórios não esteroidais (AINEs) (Ref. 2).
- Cardiotoxicidade: As fluoroquinolonas podem prolongar o intervalo QTc no eletrocardiograma, criando um risco de arritmias ventriculares graves. Esse risco varia entre os agentes da classe, sendo notavelmente maior com a moxifloxacina em comparação com a levofloxacina e a ciprofloxacina (Ref. 1, 2).
- Disglicemia: Distúrbios no metabolismo da glicose, incluindo hipoglicemia grave e hiperglicemia, foram associados a várias quinolonas, notadamente a gatifloxacina (que foi retirada do mercado por essa razão) e, em menor grau, a levofloxacina (Ref. 1, 2).
- Fototoxicidade: Reações cutâneas após exposição à luz solar são um efeito de classe, cuja intensidade varia conforme a estrutura química. Agentes com um halogênio na posição 8 (ex: lomefloxacina, sparfloxacina) são mais fototóxicos, enquanto a moxifloxacina, com um grupo metoxi na mesma posição, apresenta risco muito baixo (Ref. 2).
- Outros Efeitos: Neuropatia periférica, distúrbios gastrointestinais e o aumento do risco de infecção por Clostridioides difficile são outras preocupações relevantes associadas ao uso desses antimicrobianos (Ref. 1).
Navegando a Complexidade: Diretrizes Atuais, Limitações e o Futuro da Terapia
A decisão de usar uma quinolona no ambiente hospitalar hoje é complexa, exigindo uma análise cuidadosa das diretrizes clínicas, dos padrões laboratoriais e das limitações de cada agente.
Diretrizes Clínicas (IDSA)
As diretrizes mais recentes da Infectious Diseases Society of America (IDSA) sobre o tratamento de infecções por Gram-negativos resistentes (2024 AMR Guidance) refletem um papel cada vez mais restrito, porém específico, para as fluoroquinolonas (Ref. 4).
- Infecções por ESBL-E: Para cistite não complicada, seu uso é desencorajado para preservar a eficácia. No entanto, para pielonefrite ou ITU complicada (cUTI), elas são consideradas uma opção preferencial para a terapia de descalonamento (oral), permitindo limitar a exposição aos carbapenêmicos (Ref. 4).
- Pneumonia Hospitalar (PAH) e Associada à Ventilação (PAV): Em pacientes com alto risco de mortalidade ou de patógenos resistentes como P. aeruginosa, as fluoroquinolonas (ex: levofloxacino 750 mg IV/dia ou ciprofloxacino 400 mg IV a cada 8 horas) são uma opção recomendada como segundo agente antipseudomonas (não beta-lactâmico) em um regime de terapia dupla (Ref. 17, 18).
Padrões Laboratoriais (EUCAST)
O Comitê Europeu de Testes de Suscetibilidade Antimicrobiana (EUCAST) está atualmente revisando e deve reduzir os pontos de corte (breakpoints) de suscetibilidade para as fluoroquinolonas contra Enterobacterales (Ref. 6). A implicação clínica dessa mudança é profunda: muitos isolados atualmente classificados como “Suscetíveis” serão reclassificados como “Resistentes”, mesmo sem qualquer alteração biológica na bactéria. Isso irá restringir ainda mais o uso clínico das quinolonas com base nos laudos laboratoriais e exige que laboratórios e equipes clínicas se preparem para essa nova realidade, revisando protocolos de tratamento empírico e interpretativo (Ref. 6).
Fatores Limitantes e Confundidores
É crucial analisar criticamente as evidências. O estudo de restrição de ciprofloxacina, embora impactante, é um estudo observacional de um único centro; portanto, uma relação de causalidade definitiva não pode ser provada, e outras medidas de controle de infecção não mensuradas podem ter contribuído para os resultados (Ref. 5). Além disso, deve-se considerar o “efeito balão”: a restrição de uma classe (quinolonas) levou ao aumento de outra (carbapenêmicos). Embora neste caso o resultado tenha sido benéfico para P. aeruginosa, tal mudança na pressão seletiva poderia, em outros cenários, favorecer o surgimento de Enterobacterales Resistentes aos Carbapenêmicos (CRE) (Ref. 5).
Tabela 2: Recomendações para Uso de Quinolonas em Infecções Hospitalares Graves (Síntese IDSA & Implicações EUCAST)
| Cenário Clínico | Recomendação da IDSA (2016-2024) | Implicação Futura (Mudança EUCAST) |
| PAV/PAH com risco para P. aeruginosa | Opção para dupla cobertura antipseudomonas como agente não beta-lactâmico. | A escolha dependerá da suscetibilidade local, que pode ser afetada pelos novos pontos de corte. |
| cUTI/Pielonefrite por ESBL-E | Opção preferencial para terapia de descalonamento oral se o isolado for suscetível. | Atenção: A suscetibilidade de muitos isolados de Enterobacterales pode ser reclassificada como ‘Resistente’, tornando essa opção menos viável. |
| Cistite por ESBL-E | Uso desencorajado para preservar a eficácia e evitar toxicidade. | A mudança nos pontos de corte reforçará ainda mais essa recomendação. |
Fonte: Síntese das diretrizes da IDSA (Ref. 4, 17, 18) e comunicados da EUCAST (Ref. 6).
Conclusões e Recomendações Estratégicas para a Prática da CCIH
A análise das evidências converge para uma conclusão clara: as quinolonas, particularmente a ciprofloxacina, são potentes catalisadores da resistência em P. aeruginosa, não apenas a si mesmas, mas também, por co-seleção, aos carbapenêmicos. Essa compreensão deve nortear as estratégias de controle de infecção e stewardship de antimicrobianos.
Com base nos achados discutidos, as seguintes recomendações são propostas:
- Implementar Stewardship Ativo com Restrição de Classe: As CCIHs devem considerar a restrição formal do uso de fluoroquinolonas antipseudomonas (especialmente ciprofloxacina) como uma estratégia de alto impacto para o controle de P. aeruginosa multirresistente e para a proteção indireta da classe dos carbapenêmicos. A evidência sugere que tal medida pode reverter tendências de resistência (Ref. 5).
- Vigilância da Co-Resistência: É fundamental que os programas de vigilância epidemiológica monitorem não apenas a resistência a antibióticos isolados, mas também os perfis de co-resistência (ex: quinolona-carbapenêmico em P. aeruginosa). A identificação de um aumento na resistência às quinolonas pode servir como um sinal de alerta precoce para um risco futuro de aumento na resistência aos carbapenêmicos.
- Educação Contínua e Direcionada: Os programas de stewardship devem focar na educação dos prescritores sobre o risco de co-seleção. É imperativo que intensivistas, cirurgiões e outros especialistas compreendam que a escolha de uma quinolona hoje pode comprometer a eficácia de um carbapenêmico amanhã.
- Antecipação e Preparação para Novos Pontos de Corte: As CCIHs devem trabalhar proativamente com seus laboratórios de microbiologia para se prepararem para a implementação dos novos pontos de corte da EUCAST. Isso inclui a comunicação com o corpo clínico sobre as futuras mudanças nos perfis de suscetibilidade e a revisão dos protocolos de tratamento empírico para garantir que permaneçam adequados (Ref. 6).
A resistência antimicrobiana, embora seja um desafio monumental, não é um destino inevitável. Estratégias de stewardship informadas por evidências robustas, como a restrição criteriosa de quinolonas, demonstram que as equipes de controle de infecção possuem ferramentas eficazes para moldar a ecologia microbiana de suas instituições. Ao agir de forma estratégica, é possível não apenas conter, mas reverter tendências de resistência, protegendo os pacientes e garantindo a sustentabilidade da medicina moderna.
O dilema das quinolonas é emblemático da era da resistência antimicrobiana: um fármaco outrora revolucionário que, por uso excessivo, se tornou fonte de vulnerabilidade. As evidências revisadas demonstram que a restrição dirigida de fluoroquinolonas, especialmente ciprofloxacina, é uma das medidas mais poderosas para reduzir a resistência de Pseudomonas aeruginosa — inclusive aos carbapenêmicos, via mecanismo de co-seleção.
Para as CCIHs, a lição é clara: stewardship não é apenas sobre evitar uso indevido, mas sobre compreender e manipular as interações ecológicas entre as classes de antibióticos. O controle de infecção do futuro exigirá essa visão ampliada — menos reativa, mais estratégica, e profundamente baseada em ciência.
Ao agir com conhecimento, podemos transformar o ciclo da resistência em um ciclo de preservação.
Referências Bibliográficas
- HOOPER, D. C.; STRAHILEVITZ, J. Quinolones. In: MANDEL, G. L.; BENNETT, J. E.; DOLIN, R. (Eds.). Principles and Practice of Infectious Diseases. 8th ed. Philadelphia: Elsevier Saunders, 2015. cap. 35.
- Resumo: Este capítulo de livro-texto fornece uma visão abrangente da classe das quinolonas, detalhando sua história, estrutura química, mecanismo de ação sobre a DNA girase e topoisomerase IV, espectro de atividade, mecanismos de resistência e indicações clínicas. Foi fundamental para estabelecer a base farmacológica e microbiológica discutida no artigo.
- GRAYSON, M. L. (Ed.). Kucers’ The Use of Antibiotics: A Clinical Review of Antibacterial, Antifungal, Antiparasitic, and Antiviral Drugs. 7th ed. Boca Raton: CRC Press, 2018.
- Resumo: Obra de referência enciclopédica sobre agentes antimicrobianos. A análise do índice e de trechos permitiu aprofundar a discussão sobre os efeitos adversos específicos de diferentes quinolonas (ciprofloxacina, levofloxacina, moxifloxacina), como neurotoxicidade e cardiotoxicidade, enriquecendo a análise crítica do perfil de segurança da classe.
- LANDMAN, D. et al. Decreased Resistance of Pseudomonas aeruginosa with Restriction of Ciprofloxacin in a Large Teaching Hospital’s Intensive Care and Intermediate Care Units. American Journal of Infection Control, v. 40, n. 5, p. 367-371, 2012. Disponível em: https://doi.org/10.1016/j.ajic.2011.05.016.
- Resumo: Este é o estudo central analisado no artigo. Por meio de uma análise de séries temporais interrompidas, os autores demonstraram que a restrição do uso de ciprofloxacina em UTIs levou a uma redução significativa na resistência de P. aeruginosa não apenas à ciprofloxacina, mas também aos carbapenêmicos, apesar do aumento do uso destes últimos. O estudo fornece a principal evidência para a co-seleção e a eficácia do stewardship direcionado.
- TSORAKLIDIS, G. et al. IDSA Guidance on the Treatment of Antimicrobial-Resistant Gram-Negative Infections: Version 4.0. Infectious Diseases Society of America, 2024. Disponível em: https://www.idsociety.org/practice-guideline/amr-guidance/.
- Resumo: A mais recente atualização das diretrizes da IDSA para o tratamento de infecções por Gram-negativos multirresistentes. O documento refina o papel das fluoroquinolonas, recomendando-as como opção preferencial para terapia de descalonamento oral em cUTI/pielonefrite por ESBL-E, mas desencorajando seu uso em cistites não complicadas para preservar sua eficácia.
- LANDMAN, D. et al. Decreased Resistance of Pseudomonas aeruginosa with Restriction of Ciprofloxacin in a Large Teaching Hospital’s Intensive Care and Intermediate Care Units. American Journal of Infection Control, v. 40, n. 5, p. 367-371, 2012. Disponível em:(https://www.researchgate.net/publication/221896303_Decreased_Resistance_of_Pseudomonas_aeruginosa_with_Restriction_of_Ciprofloxacin_in_a_Large_Teaching_Hospital’s_Intensive_Care_and_Intermediate_Care_Units ).
- Resumo: Este é o estudo central analisado no artigo. Por meio de uma análise de séries temporais interrompidas, os autores demonstraram que a restrição do uso de ciprofloxacina em UTIs levou a uma redução significativa na resistência de P. aeruginosa não apenas à ciprofloxacina, mas também aos carbapenêmicos, apesar do aumento do uso destes últimos. O estudo fornece a principal evidência para a co-seleção e a eficácia do stewardship direcionado.
- EUROPEAN COMMITTEE ON ANTIMICROBIAL SUSCEPTIBILITY TESTING. Fluoroquinolone breakpoints under review. EUCAST News, 2025. Disponível em:(https://www.eucast.org/eucast_news/news_singleview?tx_ttnews%5Btt_news%5D=660&cHash=2bba22d2fdae3b3ddb96a0fd34db368c ).
- Resumo: Comunicado oficial da EUCAST anunciando a revisão e provável redução dos pontos de corte de suscetibilidade para as fluoroquinolonas contra Enterobacterales. Este documento alerta para uma mudança iminente na interpretação laboratorial que terá grande impacto na prática clínica.
- BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde e Ambiente. Boletim Epidemiológico, v. 55, n. 2, 2024. Disponível em: https://www.gov.br/saude/pt-br/centrais-de-conteudo/publicacoes/boletins/epidemiologicos/edicoes/2024/boletim-epidem-vol-55-n-2.
- Resumo: Boletim oficial do Ministério da Saúde do Brasil que contextualiza a Resistência aos Antimicrobianos (RAM) como uma grave ameaça à saúde pública nacional e global. O documento fornece dados sobre o impacto da RAM e as ações de enfrentamento no país, servindo como referência para a magnitude do problema no Brasil.
- SOUZA, A. C. S.; CARVALHO, G. S. F.; FIGUEIREDO, T. A. A resistência bacteriana no contexto da infecção hospitalar. Texto & Contexto – Enfermagem, v. 14, n. spe, p. 64-70, 2005. Disponível em:((https://doi.org/10.1590/S0104-07072005000500008)).
- Resumo: Artigo de revisão que discute o preocupante panorama da resistência bacteriana nos hospitais brasileiros. Enfatiza a relação direta entre o uso de antibióticos e o aumento da resistência, contextualizando o desafio enfrentado pelos profissionais de saúde no país.
- GALVÃO, M. F. A. et al. Perfil de resistência às quinolonas e ao sulfametoxazol-trimetoprim de Escherichia coli em infecções do trato urinário comunitárias. Revista de Ciências da Saúde da Fmit, 2015. Disponível em: https://portalrcs.hcitajuba.org.br/index.php/rcsfmit_zero/article/download/640/392/2289.
- Resumo: Estudo retrospectivo realizado no sul de Minas Gerais, Brasil, que analisou o perfil de resistência de E. coli em uroculturas comunitárias entre 2010 e 2014. Os resultados mostraram taxas de resistência às quinolonas e ao sulfametoxazol-trimetoprim próximas a 20%, limiar que questiona seu uso empírico, destacando a disseminação da resistência fora do ambiente hospitalar.
- TELECONSULTA. Qual é o perfil de resistência antimicrobiana ambulatorial às fluoroquinolonas em casos de cistite não complicada causada por Escherichia coli no Brasil? BVS Atenção Primária em Saúde, 2018. Disponível em: https://aps-repo.bvs.br/aps/qual-e-o-perfil-de-resistencia-antimicrobiana-ambulatorial-as-fluoroquinolonas-em-casos-de-cistite-nao-complicada-causada-por-escherichia-coli-no-brasil/.
- Resumo: Análise da literatura brasileira sobre a resistência de E. coli às fluoroquinolonas em cistites comunitárias. Aponta para uma tendência de crescimento da resistência, com taxas que em alguns cenários já superam 20%, reforçando a necessidade de cautela no uso empírico desses agentes na atenção primária.
- GALES, A. C. et al. Atividade antimicrobiana de vários compostos testados contra bactérias isoladas de pacientes com pneumonia internados em hospitais brasileiros: resultados do programa de vigilância SENTRY. Jornal Brasileiro de Pneumologia, v. 31, n. 3, p. 246-254, 2005. Disponível em:((https://doi.org/10.1590/S1806-37132005000300010)).
- Resumo: Estudo do programa SENTRY que avaliou a sensibilidade de bactérias em pneumonias hospitalares no Brasil. Os dados mostraram altas taxas de resistência em P. aeruginosa, mas uma notável sensibilidade de 92% de Klebsiella spp. às quinolonas na época, fornecendo um importante ponto de referência histórico sobre a evolução da resistência.
- SILVA, B. G. C. et al. Resistência bacteriana aos antimicrobianos: uma revisão das principais espécies envolvidas em processos infecciosos. Revista Brasileira de Análises Clínicas, v. 53, n. 4, p. 370-376, 2021. Disponível em: https://pesquisa.bvsalud.org/portal/resource/pt/biblio-1368021.
- Resumo: Revisão de literatura que identificou os principais perfis de resistência bacteriana no Brasil entre 2017 e 2021. O estudo destaca a resistência a múltiplas classes de antibióticos, incluindo cefalosporinas, carbapenêmicos e quinolonas, em patógenos como enterobactérias e Staphylococcus.
- SOUZA, A. C. S. et al. Etiologia e prevalência da resistência bacteriana em infecções nosocomiais. Research, Society and Development, v. 9, n. 8, p. e89985998, 2020. Disponível em: https://rsdjournal.org/rsd/article/download/16303/14440/207114.
- Resumo: Revisão integrativa que analisou a prevalência de bactérias farmacorresistentes em ambientes nosocomiais no Brasil. O estudo identificou Klebsiella pneumoniae (27,11%) e Pseudomonas aeruginosa (19%) como os patógenos mais prevalentes, destacando o impacto do uso indiscriminado de antibióticos.
- BENTO, C. A. M. Fatores de risco para aquisição de Pseudomonas aeruginosa resistente aos carbapenêmicos em um hospital universitário. Dissertação (Mestrado em Infectologia) – Universidade Federal de São Paulo, São Paulo, 2011. Disponível em: https://repositorio.unifesp.br/handle/11600/21575.
- Resumo: Esta dissertação de mestrado revisa a literatura sobre fatores de risco para a aquisição de P. aeruginosa resistente a carbapenêmicos. Cita estudos que identificam a duração do tratamento com ciprofloxacina como um fator de risco independente, fornecendo suporte teórico para o mecanismo de co-seleção discutido no artigo.
- INSTITUTO CCIH+. Estrutura molecular da resistência microbiana: como a medicina moderna é desafiada e o que fazer? Disponível em: https://www.ccih.med.br/estrutura-molecular-da-resistencia-microbiana-como-a-medicina-moderna-e-desafiada-e-o-que-fazer/.
- Resumo: Artigo do portal ccih.med.br que detalha os mecanismos moleculares de resistência, incluindo mutações em genes alvo (como gyrA e parC para quinolonas) e bombas de efluxo. Foi essencial para explicar a base biológica da resistência e da co-seleção.
- SILVA, V. et al. Perfil de resistência de Pseudomonas aeruginosa em uma unidade pública materno-infantil na pandemia da COVID-19. The Brazilian Journal of Infectious Diseases, v. 25, supl. 2, p. 101761, 2021. Disponível em: https://doi.org/10.1016/j.bjid.2021.101761.
- Resumo: Estudo transversal que avaliou o perfil de resistência de P. aeruginosa em um hospital no Rio de Janeiro durante a pandemia de COVID-19. Observou-se um aumento da resistência a cefalosporinas, piperacilina-tazobactam e carbapenêmicos em 2021, corroborando o alerta da ANVISA sobre a emergência de resistência nesse período.
- KALIL, A. C. et al. Management of Adults With Hospital-acquired and Ventilator-associated Pneumonia: 2016 Clinical Practice Guidelines by the Infectious Diseases Society of America and the American Thoracic Society. Clinical Infectious Diseases, v. 63, n. 5, p. e61-e111, 2016. Disponível em: https://doi.org/10.1093/cid/ciw353.
- Resumo: Este guideline da IDSA/ATS fornece recomendações baseadas em evidências para o manejo de pneumonia hospitalar (PAH) e pneumonia associada à ventilação (PAV). O documento posiciona as fluoroquinolonas, como o levofloxacino, como uma opção para a dupla cobertura antipseudomonas em regimes empíricos para pacientes de alto risco.
- U.S. PHARMACIST. Updated IDSA/ATS Guidelines on Management of Adults With HAP and VAP. Disponível em: https://www.uspharmacist.com/article/updated-idsa-ats-guidelines-on-management-of-adults-with-hap-and-vap.
- Resumo: Este artigo resume as diretrizes da IDSA/ATS de 2016, enfatizando a necessidade de cobertura empírica para S. aureus e P. aeruginosa em pacientes com HAP/VAP e o papel dos antibiogramas locais para orientar a terapia, incluindo a necessidade de dupla cobertura antipseudomonas em unidades com altas taxas de resistência.
Autor:
Antonio Tadeu Fernandes:
https://www.linkedin.com/in/mba-gest%C3%A3o-ccih-a-tadeu-fernandes-11275529/
https://www.instagram.com/tadeuccih/
#CCIH #Stewardship #ResistenciaAntimicrobiana #Quinolonas #Carbapenemicos #InfeccaoHospitalar #Pseudomonas
Instituto CCIH+ Parceria permanente entre você e os melhores professores na sua área de atuação
Conheça nossos cursos de especialização ou MBA:
MBA Gestão em Saúde e Controle de Infecção
MBA Gestão em Centro de Material e Esterilização
MBA EQS – Gestão da Segurança do Paciente e governança clínica