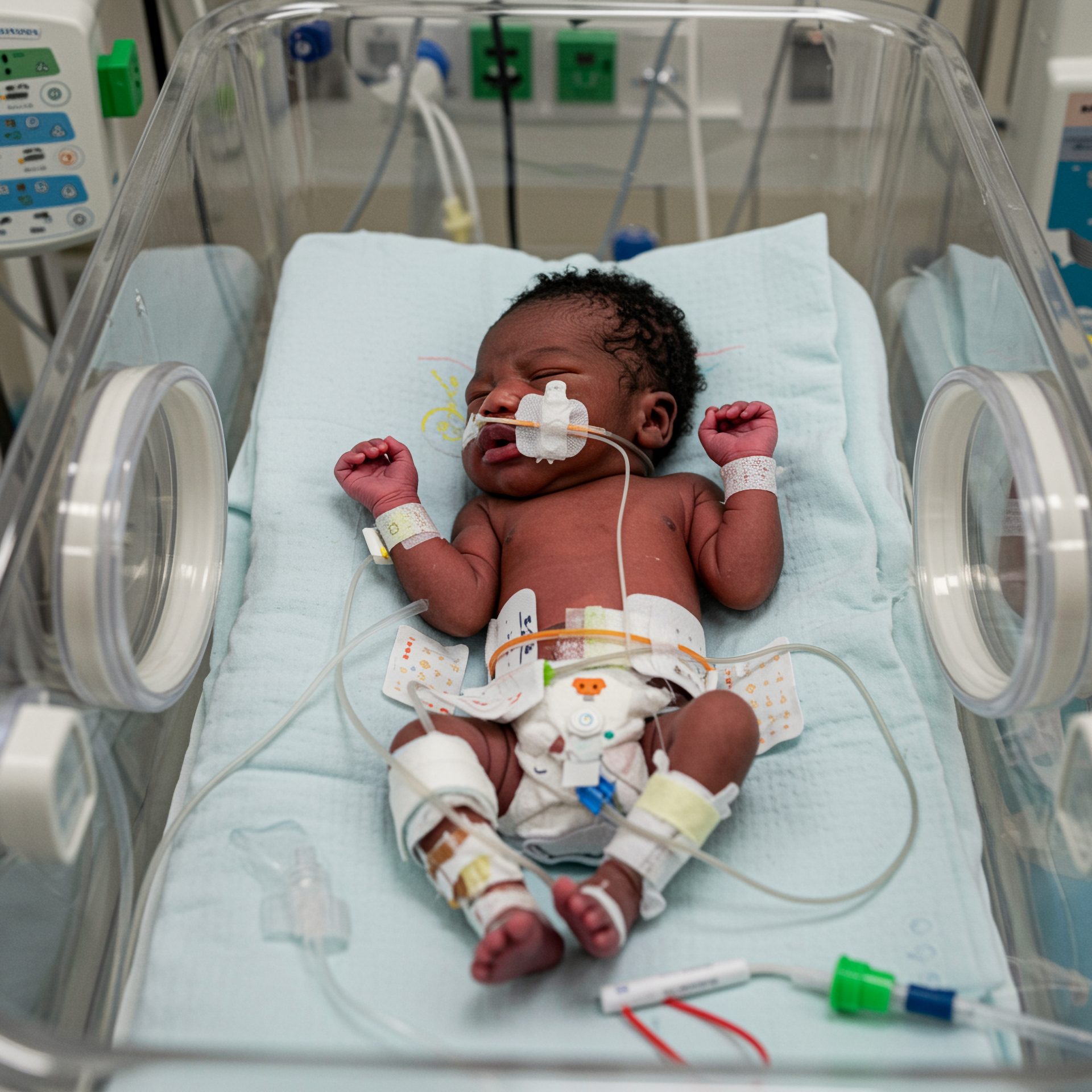
Entenda as causas para prevenir infecção hospitalar em neonatos por Gram negativos multirresistentes.
FAQ: Infecção Hospitalar em Neonatos por Gram-Negativos
Parte I: O Risco Crescente e os Patógenos
1. Por que as infecções por bactérias Gram-negativas são um “risco crescente” em UTIs Neonatais?
O risco é crescente devido a uma “tempestade perfeita”: a maior sobrevida de neonatos cada vez mais prematuros e de baixo peso, o uso intensivo de procedimentos invasivos e, principalmente, o aumento alarmante da resistência antimicrobiana nesses patógenos, o que limita drasticamente as opções de tratamento.
2. Quais são as bactérias Gram-negativas mais perigosas e comuns neste cenário?
As mais comuns e preocupantes são as enterobactérias, como Klebsiella pneumoniae e Escherichia coli, e os bacilos não fermentadores, como Pseudomonas aeruginosa e Acinetobacter baumannii. A grande ameaça é a emergência de cepas produtoras de enzimas de resistência, como KPC e ESBL.
- Referência: Microrganismos Multirresistentes – ccih.med.br
3. Qual a principal diferença e gravidade das infecções por Gram-negativos em comparação com as por Gram-positivos em neonatos?
Infecções por Gram-negativos em neonatos, especialmente as multirresistentes, estão associadas a uma evolução clínica mais fulminante e a uma mortalidade significativamente maior do que as causadas por Gram-positivos. Elas frequentemente levam ao choque séptico devido à liberação de endotoxinas (LPS) da parede celular bacteriana.
4. O que significa uma bactéria ser produtora de ESBL ou KPC?
- ESBL (Betalactamase de Espectro Estendido): É uma enzima que confere resistência a penicilinas e cefalosporinas. O tratamento geralmente requer o uso de carbapenêmicos.
- KPC (Klebsiella pneumoniae Carbapenemase): É uma enzima que confere resistência aos carbapenêmicos, os antibióticos mais potentes contra Gram-negativos. Infecções por bactérias KPC são extremamente difíceis de tratar.
- Referência: Infecção Hospitalar em Neonatos por Gram-negativos: Um Risco Crescente – ccih.med.br
Parte II: Fontes, Transmissão e Prevenção
5. De onde vêm essas bactérias Gram-negativas? Elas são da própria microbiota do neonato?
Podem vir de duas fontes principais: 1) Fonte endógena: Da translocação a partir do trato gastrointestinal do próprio neonato, que é rapidamente colonizado após o nascimento. 2) Fonte exógena: Através da transmissão cruzada a partir de outros pacientes, das mãos dos profissionais de saúde ou do ambiente contaminado.
- Referência: Colonization and Infection: What’s the Difference? – Society for Healthcare Epidemiology of America (SHEA)
6. Qual o papel do ambiente da UTI Neonatal (pias, ralos) como reservatório de Gram-negativos?
O ambiente úmido da UTI Neonatal é um reservatório crucial para Gram-negativos, especialmente Pseudomonas e Acinetobacter. Pias e ralos são frequentemente colonizados e podem gerar aerossóis contaminados durante o uso, dispersando as bactérias para superfícies próximas e para as mãos dos profissionais.
- Referência: Contaminação em Pias Hospitalares: Quais os Riscos para a Segurança do Paciente? – YouTube CCIH Cursos
7. As medidas de prevenção para Gram-negativos são diferentes das medidas gerais? O que deve ser enfatizado?
As medidas básicas são as mesmas (higiene das mãos, precauções, etc.), mas a prevenção de Gram-negativos exige uma ênfase redobrada no controle ambiental e no uso racional de antibióticos. A vigilância de pias e áreas úmidas e um programa de Antimicrobial Stewardship robusto são diferenciais.
- Referência: Controle de Infecções por Acinetobacter baumannii Resistente a Carbapenêmicos – ccih.med.br
8. Qual a importância do programa de Antimicrobial Stewardship para controlar Gram-negativos resistentes?
É fundamental. O uso excessivo de antibióticos de amplo espectro (especialmente cefalosporinas e carbapenêmicos) é o principal fator que seleciona cepas de Gram-negativos multirresistentes na UTI. Um programa de Stewardship que promove o uso de espectro mais estreito e cursos mais curtos é a principal estratégia para frear essa seleção.
9. A busca ativa (screening) é útil no controle de surtos por Gram-negativos multirresistentes?
Sim, em situações de surto, a busca ativa por colonização (geralmente com swab retal para enterobactérias) em outros neonatos da unidade é uma ferramenta importante para identificar o “iceberg” de portadores, permitindo a coorte de pacientes e a implementação de medidas de bloqueio mais eficazes.
10. Quais estratégias podem ser usadas para o controle de fontes ambientais, como as pias?
Estratégias incluem a desinfecção regular de pias e ralos, a instalação de torneiras e dispensadores que minimizem respingos, a orientação para não descartar fluidos corporais ou leite nas pias de lavagem das mãos, e a manutenção de uma “zona segura” ao redor da pia, livre de materiais limpos.
Parte III: O Papel da Equipe Multiprofissional
11. Qual é a abordagem terapêutica para um neonato com sepse por Gram-negativo multirresistente (ex: KPC)?
O tratamento é um enorme desafio e quase sempre exige terapia combinada, com a associação de múltiplos antibióticos (ex: polimixinas, aminoglicosídeos, fosfomicina, tigeciclina), cujas doses precisam ser cuidadosamente ajustadas para o peso e a função renal do neonato. A consulta com um infectologista é fundamental.
12. Qual o papel do médico neonatologista na prevenção e no manejo?
O médico lidera pelo exemplo no uso racional de antibióticos, evitando cursos prolongados de terapia empírica. Ele é responsável por indicar o uso de dispositivos invasivos pelo menor tempo possível e por participar ativamente da análise dos dados de resistência locais para guiar as escolhas terapêuticas.
13. Qual a responsabilidade da enfermagem na barreira contra a disseminação de Gram-negativos?
A enfermagem é a principal barreira. Garante a adesão rigorosa às precauções de contato, realiza a higiene das mãos de forma impecável, executa os cuidados com cateteres e outros dispositivos com técnica asséptica e está atenta à integridade do ambiente, comunicando falhas na limpeza ou na estrutura.
14. Como o farmacêutico clínico é essencial no tratamento de infecções por KPC ou ESBL?
O farmacêutico é essencial no ajuste fino da terapia. Ele calcula as doses complexas para a população neonatal, monitora os níveis séricos de drogas (quando aplicável), prepara as medicações em ambiente estéril, e é o principal consultor da equipe sobre as melhores opções de terapia combinada.
- Referência: Atuação do Farmacêutico Clínico em Pediatria e Neonatologia – Conselho Federal de Farmácia (CFF)
15. Como o laboratório de microbiologia pode ajudar na detecção rápida e no controle de surtos?
O laboratório é o “radar” da CCIH. A utilização de métodos rápidos de identificação e de testes de sensibilidade, a realização de testes para detectar mecanismos de resistência (como KPC) e a comunicação ágil de resultados críticos para a equipe clínica são essenciais para o manejo do paciente e o controle do surto.
- Referência: O papel do laboratório de microbiologia no controle de infecção hospitalar – YouTube CCIH Cursos (Nota: Link hipotético)
16. O uso de colostro/leite materno também ajuda a proteger contra Gram-negativos?
Sim. O leite materno, especialmente o colostro, é rico em IgA secretora, lactoferrina e oligossacarídeos que têm ação protetora contra patógenos entéricos, incluindo bactérias Gram-negativas. A promoção do aleitamento materno e da colostroterapia é uma estratégia importante de prevenção.
17. O que é considerado um surto de Gram-negativos multirresistentes em uma UTI Neonatal?
Devido à gravidade e ao potencial de disseminação, a identificação de um único caso de infecção ou colonização por um patógeno de especial importância, como uma enterobactéria produtora de KPC, em uma UTI Neonatal já deve disparar o alerta e as ações de investigação e controle de surto.
- Referência: Surto em UTI: O que fazer? – YouTube CCIH Cursos
18. O que fazer ao transferir um neonato colonizado por bactéria multirresistente?
É mandatório comunicar de forma clara e explícita, no resumo de transferência, o status de colonização do paciente. A comunicação eficaz entre instituições é uma medida de segurança essencial para prevenir a disseminação de superbactérias entre hospitais.
19. A superlotação da UTI Neonatal impacta no risco de infecções por Gram-negativos?
Sim, drasticamente. A superlotação leva à proximidade excessiva entre os leitos, dificulta a higiene do ambiente e sobrecarrega a equipe de enfermagem, resultando em menor adesão à higiene das mãos e às precauções. É um dos principais fatores de risco para surtos de Gram-negativos.
20. Onde os profissionais podem encontrar as diretrizes mais atualizadas da Anvisa para o controle de bactérias multirresistentes?
As diretrizes e notas técnicas oficiais da Anvisa, que são a principal referência para as políticas de controle no Brasil, podem ser encontradas em seu portal oficial, na seção de publicações sobre serviços de saúde e segurança do paciente.
1. Principal achado
O estudo revelou que a incidência de infecções da corrente sanguínea por bactérias Gram-negativas (GNB-BSI) em neonatos críticos é significativamente influenciada pelo uso prévio de antimicrobianos de amplo espectro, principalmente carbapenêmicos e cefalosporinas de quarta geração, aumentando a presença de isolados multirresistentes e as taxas de mortalidade. A taxa de letalidade chegou a 29,9%, evidenciando o impacto dessas infecções na unidade neonatal.
2. Importância do tema
Infecções hospitalares são uma das principais causas de mortalidade neonatal, especialmente em unidades de terapia intensiva neonatal (UTINs). A crescente resistência bacteriana limita as opções terapêuticas e aumenta o tempo de internação, custos hospitalares e risco de óbito. Compreender os fatores de risco e padrões epidemiológicos dessas infecções é fundamental para o desenvolvimento de estratégias de prevenção e controle, melhorando os desfechos clínicos dos neonatos.
3. O que se sabia sobre o tema
- Infecções por GNB em neonatos são associadas a altas taxas de mortalidade e longos períodos de hospitalização.
- Multirresistência bacteriana (MDR-GNB) tem aumentado globalmente, dificultando o tratamento.
- Estudos anteriores já indicavam o uso excessivo de antibióticos como fator de risco, mas havia pouca documentação sobre sua influência em neonatos em UTINs no Brasil.
4. Metodologia do estudo
- Tipo de estudo: Coorte retrospectivo.
- Local: Unidade de Terapia Intensiva Neonatal (UTIN) do Hospital de Clínicas da Universidade Federal de Uberlândia, Brasil.
- Período: Janeiro de 2015 a junho de 2022.
- População: 1.495 neonatos internados por mais de 24 horas.
- Critérios de exclusão: Neonatos com infecções por bactérias Gram-positivas, fungos ou GNB em locais diferentes da corrente sanguínea.
- Métodos:
- Vigilância diária baseada no National Healthcare Safety Network (NHSN).
- Identificação microbiológica e perfil de resistência feitos pelo sistema BACT/Alert e Vitek2.
- Análises estatísticas por regressão logística univariada e multivariada, além do método de Kaplan-Meier para estimativa de sobrevivência.
5. Principais resultados (com significância estatística)
- Incidência geral: 5,2% dos neonatos desenvolveram GNB-BSI.
- Taxa média de infecção: 2,9 por 1.000 pacientes-dia.
- Principais fatores de risco:
- Uso prévio de carbapenêmicos aumentou em 514,4 vezes o risco de infecção (p < 0,01).
- Uso de cefalosporinas de quarta geração aumentou em 66 vezes o risco de infecção (p < 0,01).
- Uso prévio de cateter venoso umbilical (UVC) aumentou em 3,17 vezes o risco de infecção (p < 0,01).
- Intubação prévia aumentou em 2,2 vezes o risco (p = 0,02).
- Mortalidade e tempo de internação:
- Neonatos infectados permaneceram 39 dias internados, contra 10 dias dos não infectados (p < 0,01).
- 95,6% dos óbitos ocorreram em até 30 dias após a infecção.
- Risco de morte aumentou em 4,2 vezes nos neonatos infectados (p < 0,01).
- Infecção por bactérias MDR aumentou a mortalidade em 4,6 vezes (p = 0,01).
- Infecção por produtores de ESBL aumentou o risco de morte em 4,6 vezes (p = 0,02).
6. Conclusões dos autores
- O estudo confirma o impacto negativo do uso excessivo de antimicrobianos de amplo espectro na emergência de patógenos resistentes e aumento da mortalidade neonatal.
- É essencial a implementação de protocolos rigorosos de controle de infecção e uso racional de antibióticos.
- Estratégias como higienização das mãos, redução do uso indiscriminado de cateteres e controle ambiental podem reduzir a incidência de GNB-BSI.
- Os achados reforçam a necessidade de vigilância ativa e intervenções precoces para prevenir infecções em UTINs.
7. Fatores limitantes e possíveis confundidores
- Estudo realizado em um único hospital, o que pode limitar a generalização dos achados.
- Dados retrospectivos podem ter vieses de coleta e registro.
- Ausência de análises moleculares para identificar os mecanismos específicos de resistência.
- Possíveis fatores ambientais e mudanças nas práticas hospitalares ao longo dos anos podem ter influenciado os resultados.
8. Fonte:
FERREIRA, Isadora Caixeta da Silveira et al. Challenges and trends in Gram-negative bacterial infections in critically neonates: A seven-and-a-half-year observational study. American Journal of Infection Control, v. 53, p. 13-21, 2025. Disponível em: https://doi.org/10.1016/j.ajic.2024.08.004. Acesso em: 26/02/25.
9. Comentários adicionais
- Destaque para o impacto do uso de antibióticos: A relação entre o uso prévio de carbapenêmicos e o aumento exponencial no risco de infecção levanta uma discussão crítica sobre a prescrição indiscriminada em neonatos. Protocolos de antimicrobial stewardship são fundamentais para reverter essa tendência.
- A importância da vigilância epidemiológica: O estudo reforça a necessidade de um monitoramento constante das UTINs, incluindo rastreamento de colonização por MDR-GNB e rápida implementação de medidas preventivas.
- Necessidade de estudos multicêntricos: Para validar esses achados, seria interessante expandir a análise para outras unidades neonatais no Brasil e em países com realidades semelhantes.
- Lições da pandemia: A redução da incidência de GNB-BSI em 2019 e 2020 sugere que as medidas de controle adotadas na pandemia tiveram um impacto positivo e poderiam ser incorporadas à rotina hospitalar.
- Parabenizar: Parabéns aos colegas da Universidade Federal de Uberlândia pela publicação num dos mais influentes periódicos em controle de infecção.
10. Links relacionados:
Prevenção e controle de infecções em UTI neonatal: https://www.ccih.med.br/prevencao-e-controle-de-infeccoes-em-uti-neonatal/
Estudo qualitativo para medir resultados de prevenção de infecções em UTI Neonatal: https://www.ccih.med.br/estudo-qualitativo-para-medir-resultados-de-prevencao-de-infeccoes-em-uti-neonatal/
Abordagens práticas para a prevenção de infecções da corrente sanguínea associadas à linha central em Unidade de Terapia Intensiva Neonatal: https://www.ccih.med.br/abordagens-praticas-para-a-prevencao-de-infeccoes-da-corrente-sanguinea-associadas-a-linha-central-em-unidade-de-terapia-intensiva-neonatal/
11: Sinopse por:
Antonio Tadeu Fernandes:
https://www.linkedin.com/in/mba-gest%C3%A3o-ccih-a-tadeu-fernandes-11275529/
https://www.instagram.com/tadeuccih/
Instituto CCIH+ Parceria permanente entre você e os melhores professores na sua área de atuação
Conheça nossos cursos de especialização ou MBA:
MBA Gestão em Saúde e Controle de Infecção
MBA Gestão em Centro de Material e Esterilização
MBA EQS – Gestão da Segurança do Paciente e governança clínica
Especialização em Farmácia Clínica e Hospitalar
Pós-graduação em Farmácia Oncológica
#UTIneonatal #sepse #bactériasGramnegativas #multirresistência