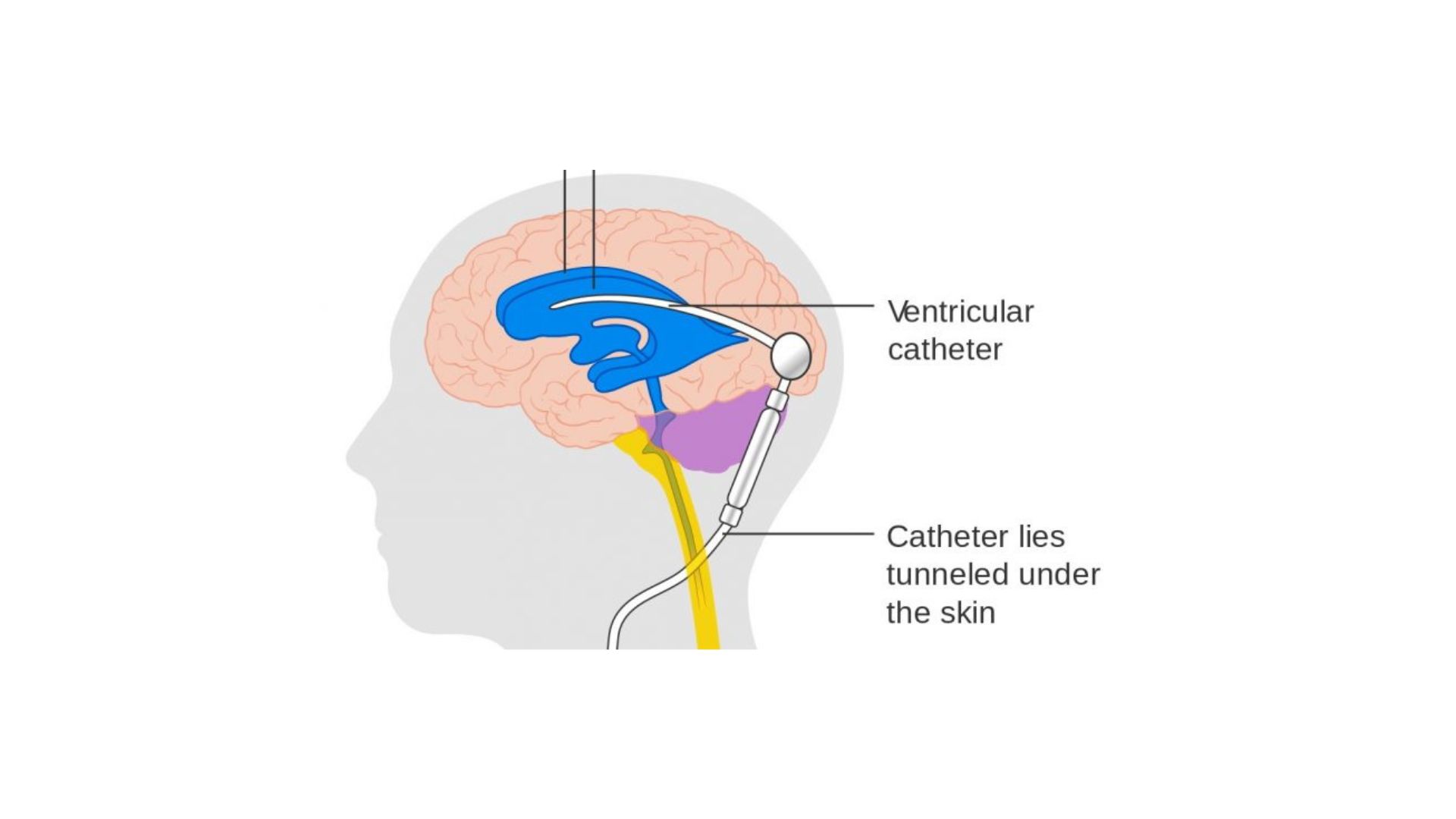
A inserção do dispositivo de derivação ventricular externo (DVE) pode levar a complicações graves, e o objetivo deste estudo foi identificar os fatores de risco e desfechos como o desenvolvimento de infecção, vazamento do líquor, deiscência do local cirúrgico, entre outros.
Qual a importância deste tema?
A inserção de DVE pode levar a complicações graves, incluindo infecção, o que aumenta o risco de resultados neurocirúrgicos ruins, os custos relacionados à assistência à saúde e prolonga as internações hospitalares.
Em um estudo foi relatado que aproximadamente 4% dos dispositivos de DVE inseridos, resultaram em infecção.
Várias instituições, incluindo a do estudo, demonstraram uma redução significativa nas infecções pelo dispositivo DVE, por meio da implementação de protocolos para inserção e manutenção dos dispositivos. Os principais elementos deste protocolo incluem manipulação mínima do DVE após a inserção, não realizar coleta de líquido cefalorraquidiano (LCR) de rotina e limpeza regular do local de inserção com clorexidina alcoólica enquanto o DVE estiver instalado.
Qual foi o objetivo do estudo?
Identificar os fatores de risco para infecção no dispositivo de derivação ventricular externo (DVE).
Como o estudo foi realizado?
A inserção dos dispositivos DVEs foi identificada por meio de registros médicos.
Os prontuários foram revisados individualmente para confirmar que de fato houve a inserção do dispositivo e excluir os pacientes que tiveram outros procedimentos de drenagem do LCR ou procedimentos mal codificados.
Não houve critérios de inclusão. E os critérios de exclusão foram: inserção de DVE como parte do tratamento para uma infecção ativa do LCR, tempo de permanência do DVE menor que 24 horas e gravidez.
Quais foram os desfechos avaliados no estudo?
O desfecho primário foi o desenvolvimento de infecção por DVE após a sua inserção.
Para este estudo, foi usada a definição do CDC NHSN de meningite/ventriculite em pacientes com DVE in situ ou dentro de 30 dias após a remoção do dispositivo.
Os desfechos secundários incluíram a duração do DVE, a necessidade de lavagem do DVE, vazamento do LCR, deiscência do local cirúrgico, número total de DVEs colocados por paciente, resultado funcional em 30 dias por meio da pontuação modificada da Escala de Rankin (mRS) e o tempo total de internação.
Outras variáveis coletadas incluíram idade, sexo, escala de coma de Glasgow na inserção, indicação para inserção, comorbidades, história de cirurgia cerebral incluindo colocação prévia do DVE e local de colocação de DVE.
Para pacientes que desenvolveram uma infecção por DVE, foram coletados dados adicionais sobre: os resultados da cultura microbiana, escolha inicial e final da terapia antimicrobiana, duração do tratamento antimicrobiano e número de dias após a inserção quando ocorreu a infecção por DVE.
Quais foram as principais indicações dos dispositivos DVE?
As indicações para a inserção do dispositivo DVE, nos pacientes deste estudo incluíram: hemorragia subaracnóidea, hemorragia intracerebral, hemorragia intraventricular, hematoma epidural, hematoma subdural, lesão cerebral traumática grave, obstrução hidrocefalica, lesão expansiva, malformação arteriovenosa ou falha do shunt.
Como foram realizadas as inserções dos DVE?
As inserções de DVE foram realizadas à beira do leito ou na sala de cirurgia. Nenhuma profilaxia antibiótica foi dada ao paciente antes do procedimento ou enquanto o DVE estava inserido. As indicações para a coleta de LCR de um DVE implantado aconteceram por suspeita clínica ou de imagem de infecção do sistema nervoso central ou febre persistente. A amostragem de rotina do LCR não foi realizada.
Os DVEs colocados na instituição do estudo eram predominantemente dispositivos não impregnados com antimicrobianos. Os DVEs impregnados com antimicrobianos foram reservados para pacientes com alta suspeita de infecção ativa do LCR no momento da inserção do DVE e, portanto, foram excluídos deste estudo.
Quais foram os principais resultados deste estudo sobre DVE?
Foram incluídos neste estudo 479 dispositivos de DVE instalados em 409 pacientes e acompanhados por 3.888 dias.
A maioria das inserções de DVEs envolveram pacientes com hemorragia subaracnóidea (n = 145, 30%), hemorragia intracerebral, hemorragia intraventricular (n = 112, 23%) e lesão cerebral traumática grave, incluindo hematoma epidural, hematoma subdural (n = 110, 23%).
No momento da inserção do DVE, os pacientes tinham um escala Glasgow em média de 7; 81% foram intubados. Além disso, ocorreram 9 infecções por DVE em 9 pacientes e uma taxa geral de infecção de 2,2% (2,3 infecções por 1.000 dias de DVE).
Quais foram as comorbidades encontradas nos pacientes que desenvolveram infecção?
Efeito das comorbidades no risco de infecção por DVE
No total, 10 DVEs (2,1%) foram colocados em pacientes imunocomprometidos (ou seja, contagem absoluta de neutrófilos <500/mm3 e/ou uso de 1 ou mais medicamentos imunossupressores). Além disso, 5 DVE (1,0%) foram colocados em pacientes com diabetes mellitus tipo I e 35 (7,3%) foram colocados em pacientes com diabetes mellitus tipo II.
Embora a presença de infecção ativa do SNC tenha sido um critério de exclusão, 9 DVEs (1,9%) foram inseridos em pacientes com história de infecção resolvida do SNC. Nenhum desses pacientes desenvolveu infecção por DVE.
Os DVEs inseridos em pacientes com histórico de cirurgia cerebral prévia foram associados a um risco aumentado de infecção por DVE (OR, 7,8; IC 95%, 1,6–37,8; P = 0,0097), independente do tipo de cirurgia cerebral realizada.
O que favoreceu infecção por DVE nos pacientes cirúrgicos?
Efeito das variáveis operatórias no risco de infecção por DVE
A maioria dos DVEs foram inseridos na unidade de cuidados neurocríticos (UCN; n = 268, 56%) e no departamento de emergência (n = 109, 23%). Todas as 9 infecções por DVE ocorreram na UCN enquanto o DVE estava em vigor (P = 0,0056). A mediana do dia de diagnóstico de infecção por DVE foi de 4 dias (mínimo 2, máximo 11; IQR, 2–7).
A maioria dos DVEs foi inserida por residentes de neurocirurgia, mais comumente por residentes juniores (n=217, 45%). A esmagadora maioria dos cateteres foi inserida frontalmente no ponto de Kocher (n = 455; 366 do lado direito e 89 do lado esquerdo).
O risco de infecção por DVE não foi influenciado pelo nível de treinamento do cirurgião principal, local anatômico de inserção do DVE, tempo total de permanência do DVE ou número de DVEs por paciente.
Quais foram as principais consequências das infecções por DVE?
A infecção por DVE foi associada ao tempo prolongado de permanência hospitalar pós-inserção do DVE (23 dias vs 16 dias; P = 0,045). Após o desenvolvimento de uma infecção por DVE, o dispositivo foi desmamado e removido imediatamente. Caso o paciente continuasse a precisar de derivação do LCR, ele era substituído por um cateter impregnado com antibiótico.
A duração média do tratamento com antibióticos após o diagnóstico de infecção por DVE foi de 14 dias (mínimo 10, máximo 42; IQR, 14–28). Os patógenos mais comumente associados a essas infecções foram os estafilococos coagulase-negativos. Dois casos eram polimicrobianos: um caso envolvendo Micrococcus luteus e Pantoea agglomerans, o outro envolvendo estafilococos coagulase-negativos e Cutibacterium acnes.
A análise de regressão de Cox ajustada para idade, sexo e indicação para colocação de DVE demonstrou aumento do risco de infecção associado a cirurgia cerebral prévia envolvendo DVE ou inserção de shunt (HR, 8,08; IC 95%, 1,7–39,4; P = 0,010), desenvolvimento no pós-operatório de vazamento do LCR (HR, 21,0; IC 95%, 7,0–145,1; P = 0,0007) e deiscência no local do sítio cirúrgico (HR, 7,53; IC 95%, 1,04–37,1; P = 0,0407). A duração da colocação do DVE foi maior que 7 dias e apresentou associação com o risco de infecção (HR, 0,62; IC 95%, 0,07–5,45; P = 0,669).
No total, 135 (33%) mortes foram observadas dentro de 30 dias após a inserção do DVE. Dos 274 pacientes que sobreviveram em 30 dias após a inserção do DVE, em 48 (18%) foram perdidos o acompanhamento, em 134 (49%) tiveram bons resultados funcionais (mRS, 0–2) e 92 (34%) tiveram resultados funcionais ruins (mRS, 3–5).
Quais as limitações do estudo?
Este estudo teve várias limitações. A natureza retrospectiva do estudo deixa em aberto a possibilidade de dados incompletos no registros médicos, apesar dos relatórios microbiológicos sempre estarem disponíveis. As contagens rotineiras de células no LCR e os níveis de lactato no LCR não foram obtidos ao longo do estudo; portanto, nenhuma conclusão pode ser tirada quanto à sua capacidade de ajudar a prever ou auxiliar no diagnóstico de infecção do LCR associada à inserção do DVE. Também não foi coletado dados sobre qual provedor da assistência manipulou o DVE depois de inserido, e o número de tentativas de inserção por DVE não foi registrado rotineiramente.
O estudo pode ter sido insuficiente para identificar todos os fatores de risco significativos nesta população.
Comentários e críticas finais?
Em conclusão, o risco de infecção pelo DVE foi associado a cirurgia cerebral prévia em conjunto com o DVE ou inserção de shunt, com vazamento de LCR e deiscência no sítio de inserção. Não encontramos uma associação entre o risco de infecção e a duração prolongada do DVE, o que pode ser atribuído às nossas políticas institucionais de manipulação mínima do DVE após a inserção, sem amostragem de rotina do LCR e limpeza regular do local de inserção com clorexidina alcoólica.
Em termos de evidências científicas este estudo é de baixa relevância, pois não apresenta um grupo controle para termos uma melhor análise de fatores de risco e dos reais impactos desta infecção, comparado com pacientes semelhantes, submetidos ao mesmo procedimento, que não desenvolveram infecções. Além disso, foi restrospectivo, baseado em informações de prontuários, não tendo obviamente uniformização no registro e consequentemente coleta de informações.
Fonte:
Walek, K., Leary, O., Sastry, R., Asaad, W., Walsh, J., Horoho, J., & Mermel, L. (2022). Risk factors and outcomes associated with external ventricular drain infections. Infection Control & Hospital Epidemiology, 43(12), 1859-1866. https://doi.org/10.1017/ice.2022.23
Link:
https://pubmed.ncbi.nlm.nih.gov/25484896/
Alunos CCIH Cursos tem acesso gratuito a este artigo e outras centenas de publicações das revistas American Journal of Infection Control, The Journal of Hospital Infection e Infection Control & Hospital Epidemiology.
Conheça nossos cursos e se inscreva já: https://www.ccihcursos.com.br/
Sinopse por:
Thalita Gomes do Carmo
E-mail: Thalita.monografia.ccih@gmail.com
Instagram: https://www.instagram.com/profa.thalita_carmo/
Linkedin: www.linkedin.com/in/thalitagomesdocarmo/
Links relacionados:
Stroke Prevention and Treatment – Stroke Prevention and Treatment: An Evidence-based Approach – https://www.cambridge.org/core/books/stroke-prevention-and-treatment/FE3354B655797C2AFE0D5DD7CE83B336
Intracranial pressure monitoring in cerebrovascular disease – Frattalone, A., & Ziai, W. (2014). Intracranial pressure monitoring in cerebrovascular disease. In S. Schwab, D. Hanley, & A. Mendelow (Eds.), Critical Care of the Stroke Patient (pp. 3-19). Cambridge: Cambridge University Press. https://doi.org/10.1017/CBO9780511659096
CDC NHSN de meningite/ventriculite – National Healthcare Safety Network. NHSN patient safety component manual. Centers for Disease Control and Prevention website: https://www.cdc.gov/nhsn/pdfs/pscmanual/pcsmanual_current.pdf
Escala de Rankin (mRS) – https://www.acaoavc.org.br/profissionais-de-saude/escalas-de-avaliacao-em-avc/escalas-de-avaliacao-em-avc-rankin
TAGs / palavras chave:
dispositivo de derivação ventricular externo (DVE), infecções, protocolos, líquido cefalorraquidiano