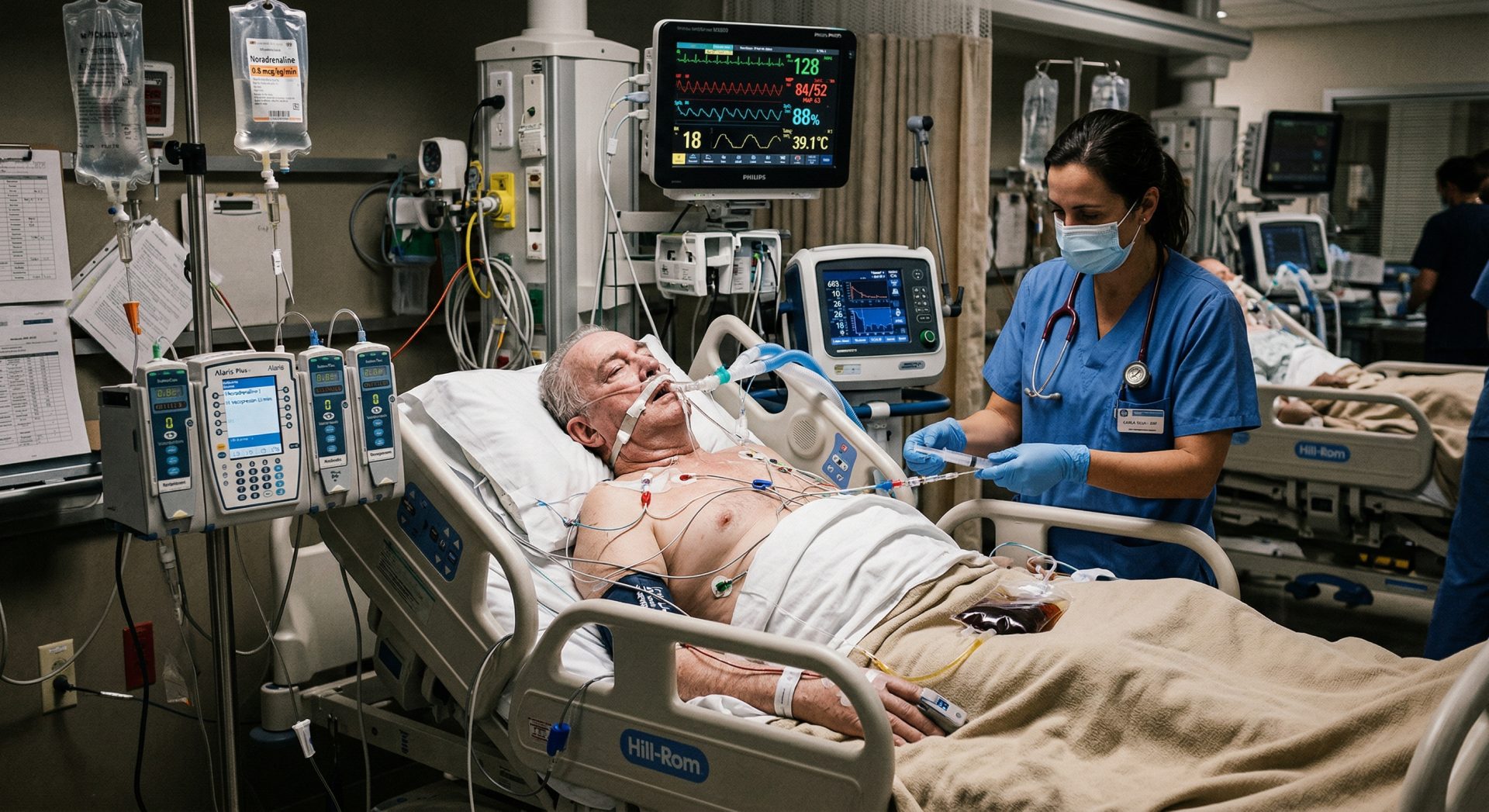
Sepse 2026 As novas diretrizes da Surviving Sepsis Campaign 2026 trazem mudanças críticas no manejo da sepse, com impacto direto na prática clínica, no uso de antimicrobianos e na organização dos serviços de saúde. Este artigo analisa os principais avanços, incluindo reconhecimento precoce, ressuscitação individualizada, descalonamento antibiótico e integração com programas de stewardship. Também discute os desafios reais de implementação no Brasil, especialmente em cenários de recursos limitados. Essencial para infectologistas, intensivistas, profissionais de CCIH e gestores hospitalares que buscam alinhar ciência, segurança do paciente e governança clínica.
Resumo crítico
As diretrizes da Surviving Sepsis Campaign 2026 consolidam uma mudança relevante no paradigma do manejo da sepse, deslocando o foco de protocolos rígidos e padronizados para uma abordagem mais integrada, individualizada e fortemente conectada à governança clínica e ao stewardship antimicrobiano.
O documento reforça pilares clássicos — reconhecimento precoce, ressuscitação hemodinâmica e tratamento oportuno da infecção —, mas introduz mudanças importantes na forma de operacionalizá-los. O diagnóstico permanece essencialmente clínico, com valorização de sistemas de alerta baseados em sinais vitais e redução da dependência de ferramentas isoladas. A ressuscitação passa a enfatizar avaliação dinâmica de responsividade a fluidos e a incorporação precoce do conceito de “de-ressuscitação”, refletindo maior preocupação com sobrecarga volêmica e seus desfechos adversos.
No campo da terapia antimicrobiana, ocorre talvez a mudança mais estratégica: o uso de antibióticos deixa de ser apenas precoce e passa a ser necessariamente racional, com recomendação explícita de reavaliação sistemática, descalonamento e limitação de duração, mesmo na ausência de confirmação microbiológica. Essa integração com programas de stewardship posiciona a sepse como um ponto de convergência entre assistência clínica e controle de resistência microbiana.
Outro avanço relevante é a ampliação do olhar para subgrupos específicos, como idosos, com metas hemodinâmicas mais conservadoras, e pacientes com SDRA, reforçando estratégias ventilatórias protetoras e pronação. Além disso, as diretrizes incorporam de forma mais clara o cuidado pós-alta, reconhecendo a sepse como condição com repercussões prolongadas e necessidade de seguimento multidimensional.
No entanto, o documento também explicita limitações importantes. Grande parte das recomendações permanece baseada em evidência de baixa ou moderada qualidade, especialmente em áreas como terapias adjuntas, biomarcadores e tecnologias diagnósticas rápidas. Além disso, a aplicabilidade em países de renda média, como o Brasil, é desafiada por limitações estruturais, heterogeneidade de recursos e dificuldades de implementação sustentada.
Sob uma perspectiva crítica, a principal contribuição das diretrizes de 2026 não está apenas nas recomendações em si, mas na mudança de lógica: a sepse deixa de ser tratada como um protocolo isolado e passa a ser compreendida como um fenômeno que exige integração entre assistência, vigilância epidemiológica, uso racional de antimicrobianos e organização institucional. Isso eleva o papel das equipes de CCIH, dos programas de stewardship e da gestão em saúde, transformando o manejo da sepse em um marcador de maturidade do sistema assistencial.
Índice estruturado
- Introdução: sepse, relevância clínica e a Surviving Sepsis Campaign
1.1 Magnitude da sepse e impacto em mortalidade, incapacidade e custos
1.2 Origem, objetivos e papel da Surviving Sepsis Campaign
1.3 Inserção das diretrizes 2026 no contexto global e brasileiro - Evolução das diretrizes da Surviving Sepsis Campaign até 2026
2.1 Marcos históricos desde a Declaração de Barcelona
2.2 Consolidação dos bundles e mudanças de paradigma
2.3 Diretrizes 2021: metodologia GRADE e ampliação do escopo
2.4 Diretrizes 2026: novas recomendações e avanços conceituais - Pilares assistenciais das diretrizes 2026
3.1 Reconhecimento precoce e diagnóstico clínico
3.2 Estratégias de triagem e uso de escores clínicos
3.3 Ressuscitação hemodinâmica e metas de pressão arterial
3.4 Estratégias de manejo de fluidos e de-ressuscitação
3.5 Suporte de órgãos e ventilação na SDRA
3.6 Manejo do foco infeccioso
3.7 Antibioticoterapia inicial, otimização e descalonamento - Antimicrobianos e stewardship na sepse
4.1 Início precoce versus uso racional
4.2 Critérios para escolha empírica
4.3 Reavaliação clínica e microbiológica
4.4 Descalonamento e duração do tratamento
4.5 Integração com programas de stewardship
4.6 Desafios em cenários de alta resistência e poucos recursos - Recomendações especiais
5.1 Pacientes idosos e metas hemodinâmicas
5.2 SDRA associada à sepse: ventilação protetora e pronação
5.3 Cuidado pós-alta: reabilitação e saúde mental - Implementação no contexto brasileiro
6.1 Convergências com políticas nacionais e PNPCIRAS
6.2 Barreiras estruturais e operacionais
6.3 Adaptação a diferentes níveis de complexidade
6.4 Papel da CCIH e das comissões de sepse
6.5 Educação permanente e sustentabilidade dos protocolos - Perspectivas e lacunas de conhecimento
7.1 Limitações da evidência atual
7.2 Terapias adjuntas e biomarcadores
7.3 Tecnologias diagnósticas emergentes
7.4 Necessidade de pesquisa em países de renda média
7.5 Impactos futuros na prática clínica e na gestão - Conclusão
8.1 Consolidação de um novo modelo de cuidado
8.2 Sepse como indicador de maturidade institucional
8.3 Desafios e oportunidades para o sistema de saúde brasileiro
FAQ – Surviving Sepsis Campaign 2026 para serviços de saúde brasileiros
- O que mudou de forma mais relevante nas diretrizes da Surviving Sepsis Campaign 2026 em relação a 2021?
As diretrizes de 2026 mantêm os pilares clássicos da sepse – reconhecimento precoce, tratamento oportuno da infecção e ressuscitação hemodinâmica – mas introduzem ênfase muito maior em três aspectos: modelo diagnóstico baseado em probabilidade (sepse possível, provável e definida), integração explícita com stewardship antimicrobiano e continuidade do cuidado para além da alta hospitalar. O documento apresenta 129 enunciados, sendo 46 novos, com destaque para otimização de antibióticos, alvos de pressão arterial em idosos, estratégias de remoção de fluidos após a ressuscitação e recomendações de reabilitação física e suporte psicológico no pós‑sepse.
Referências:
- SSC 2026 (Adult Guidelines) – SCCM: https://www.sccm.org/clinical-resources/guidelines/guidelines/surviving-sepsis-campaign-international-guidelines-for-management-of-sepsis-and-septic-shock-2026
- ESICM – visão geral SSC 2026: https://www.esicm.org/2026-surviving-sepsis-campaing-guidelines/
- Artigo CCIH+ “Sepse 2026: o que mudou de verdade – e como adequar sua conduta”: https://bit.ly/4v8tGO3
- Como as diretrizes 2026 definem e operacionalizam o modelo de “probabilidade de sepse”?
O guideline 2026 propõe a classificação em sepse possível, provável e definida, em vez de tratar o diagnóstico como binário, combinando dados clínicos, laboratoriais, foco suspeito e presença de disfunção orgânica. Esse modelo facilita decisões graduais sobre início, manutenção, descalonamento ou suspensão de antibióticos, especialmente naqueles pacientes em que a infecção não é clara na apresentação inicial.
Referências:
- EVANS et al., 2026 – International Guidelines for Management of Sepsis and Septic Shock: https://pubmed.ncbi.nlm.nih.gov/41869847/
- Comentário “Guideline Sepse 2026: principais mudanças” (Medway): https://www.medway.com.br/conteudos/guideline-sepse-2026-veja-as-principais-mudancas/
- O que a SSC 2026 recomenda para triagem e reconhecimento precoce da sepse em pronto‑socorro e enfermarias?
As diretrizes reforçam que a sepse continua sendo um diagnóstico fundamentalmente clínico, e recomendam o uso de sistemas de alerta precoce baseados em sinais vitais e estado mental – como NEWS/NEWS2, MEWS ou SIRS – em preferência ao uso isolado do qSOFA para triagem. Na prática, isso implica monitorização seriada de sinais vitais com cálculo automático de escores, associada a coleta ágil de exames (lactato, culturas) e fluxos definidos para avaliação médica e transferência para UTI, reduzindo atrasos no reconhecimento e no tratamento.
Referências:
- SSC 2026 – seções de triagem e diagnóstico: https://www.sccm.org/clinical-resources/guidelines/guidelines/surviving-sepsis-campaign-international-guidelines-for-management-of-sepsis-and-septic-shock-2026
- Artigo CCIH+ sobre normas da Anvisa e vigilância: https://www.ccih.med.br/as-novas-normas-da-anvisa/
- Quais são as principais metas hemodinâmicas recomendadas, especialmente em idosos com choque séptico?
A SSC 2026 mantém o alvo inicial de PAM de 65 mmHg para adultos com choque séptico, entendendo‑o como uma faixa (≈ 60–70 mmHg) e não como valor rígido. Em pacientes idosos (≥ 65 anos), as diretrizes indicam que metas de PAM entre 60 e 65 mmHg são aceitáveis e muitas vezes preferíveis a níveis mais altos, pois estudos não demonstraram benefício de metas elevadas (80–85 mmHg) e identificaram maior risco de complicações cardiovasculares e sobrecarga de vasopressores.
Referências:
- SSC 2026 – alvos hemodinâmicos: https://pubmed.ncbi.nlm.nih.gov/41869847/
- Discussão crítica sobre PAM na SSC 2026: https://thinkingcriticalcare.com/2026/03/27/surviving-the-surviving-sepsis-2026-guidelines-understanding-map-with-rory-phil-and-korbin/
- O que mudou em relação à ressuscitação volêmica e ao conceito de “de‑ressuscitação”?
As diretrizes de 2026 enfatizam ressuscitação volêmica guiada por avaliação dinâmica de responsividade, com bolus mais parcimoniosos, evitando volumes excessivos. A grande mudança é a formalização do conceito de “de‑ressuscitação”, que corresponde à remoção ativa de fluidos (por diuréticos e/ou diálise) após estabilização hemodinâmica, com o objetivo de reverter sobrecarga volêmica e seus efeitos adversos em pulmão e outros órgãos.
Referências:
- SSC 2026 – manejo de fluidos: https://www.sccm.org/clinical-resources/guidelines/guidelines/surviving-sepsis-campaign-international-guidelines-for-management-of-sepsis-and-septic-shock-2026
- Vídeo “Atualização: Surviving Sepsis Campaign 2026” (ênfase em fluídos e de‑ressuscitação): https://www.youtube.com/watch?v=V7xc3du9Zno
- Como as novas diretrizes tratam o uso de antibióticos: início, escolha, reavaliação e descalonamento?
A SSC 2026 mantém a recomendação de início muito precoce de antibióticos em choque séptico ou sepse de alta probabilidade, idealmente na primeira hora, após coleta de culturas quando viável. Porém, o guideline passa a exigir reavaliação estruturada em 24–48 horas, descalonamento sempre que possível e duração mais curta, inclusive na ausência de patógeno isolado, aproximando o manejo da sepse dos princípios formais de stewardship antimicrobiano.
Referências:
- EVANS et al., 2026 – seções de terapia antimicrobiana: https://pubmed.ncbi.nlm.nih.gov/41869847/
- CCIH+ – normas Anvisa, resistência e uso racional de antimicrobianos: https://www.ccih.med.br/as-novas-normas-da-anvisa/
- De que forma as diretrizes 2026 incorporam o stewardship antimicrobiano como eixo central?
As diretrizes afirmam que incorporam princípios de stewardship por meio de: início precoce, mas não automático, de antibióticos; escolha empírica alinhada à epidemiologia local; reavaliação clínica e microbiológica em 24–48 horas; desescalonamento sempre que viável; e limitação da duração total do tratamento. O documento também destaca a necessidade de integrar protocolos de sepse com programas de stewardship e com a CCIH, evitando mensagens conflitantes (por exemplo, “dar sempre o antibiótico mais amplo” versus “preservar espectro quando possível”).
Referências:
- SSC 2026 – antimicrobial stewardship: https://www.sccm.org/clinical-resources/guidelines/guidelines/surviving-sepsis-campaign-international-guidelines-for-management-of-sepsis-and-septic-shock-2026
- Revisão “Antimicrobial stewardship programs in sepsis treatment”: https://pmc.ncbi.nlm.nih.gov/articles/PMC12800469/
- Quais terapias adjuntas e biomarcadores permanecem com evidência limitada nas diretrizes 2026?
O guideline mantém abordagem cautelosa em relação a terapias adjuntas como vitamina C em altas doses, imunomoduladores e esquemas específicos de corticoides fora de contextos claramente definidos, classificando muitas recomendações como fracas, com baixa certeza de evidência. Em biomarcadores, o documento reconhece o potencial de testes moleculares rápidos e painéis sindrômicos, mas destaca que a evidência é insuficiente para recomendar uso amplo como critério único de decisão terapêutica, desaconselhando o uso isolado de alguns marcadores (por exemplo, certos biomarcadores fúngicos) para iniciar ou interromper antifúngicos.
Referências:
- EVANS et al., 2026 – terapias adjuntas e diagnóstico: https://pubmed.ncbi.nlm.nih.gov/41869847/
- HealthManagement – síntese crítica das diretrizes 2026: https://healthmanagement.org/c/sepsis/News/surviving-sepsis-campaign-guidelines-for-management-of-sepsis-and-septic-shock-2026
- Como as diretrizes abordam a SDRA associada à sepse (ventilação protetora, PEEP e pronação)?
A SSC 2026 reforça o uso de ventilação protetora (volume corrente ≈ 6 mL/kg de peso predito, pressão de platô < 30 cmH₂O) e recomenda níveis mais altos de PEEP em SDRA moderada a grave, sem apoiar o uso rotineiro de estratégias complexas de “titragem incremental” de PEEP baseadas apenas em curvas pressão‑volume. A posição prona é recomendada por > 12 horas/dia em SDRA moderada a grave, desde que executada por equipe treinada, à luz de revisões que mostram redução de mortalidade com prona prolongada, embora com maior risco de lesões de pele.
Referências:
- SSC 2026 – ventilação na SDRA: https://pubmed.ncbi.nlm.nih.gov/41869847/
- BOSCO et al. – “Extended prone positioning in ARDS: a systematic review and meta-analysis”: https://pubmed.ncbi.nlm.nih.gov/41631378/
- O que as diretrizes 2026 recomendam em relação ao cuidado pós‑alta de sobreviventes de sepse?
As diretrizes recomendam que sistemas de saúde ofereçam seguimento pós‑doença crítica a sobreviventes de sepse, com avaliação de limitações físicas, cognitivas e emocionais, e acesso a reabilitação física, especialmente se houve ventilação mecânica invasiva por mais de 48 horas. O documento também recomenda que sejam disponibilizados serviços de suporte à saúde mental, com triagem para depressão, ansiedade e transtorno de estresse pós‑traumático, reconhecendo o conjunto como “síndrome pós‑sepse” dentro do espectro do pós‑intensive care syndrome.
Referências:
- SSC 2026 – cuidado pós‑alta: https://www.sccm.org/clinical-resources/guidelines/guidelines/surviving-sepsis-campaign-international-guidelines-for-management-of-sepsis-and-septic-shock-2026
- ZHAO et al. – “Sepsis and post-sepsis syndrome: a multisystem challenge”: https://www.frontiersin.org/articles/10.3389/fmed.2025.1560737/full
- Swiss Sepsis Program – “Life after sepsis”: https://sepsis.ch/en/sepsis/life-after-sepsis/
- Quais são os principais desafios para implementar as diretrizes 2026 em hospitais brasileiros?
Os desafios incluem heterogeneidade de recursos (diferenças grandes entre hospitais públicos e privados, entre capitais e interior), sobrecarga assistencial, acesso limitado a exames diagnósticos rápidos e dificuldade de sustentar programas contínuos de educação e auditoria. Estudos brasileiros mostram que ganhos iniciais com protocolos baseados na Surviving Sepsis Campaign tendem a se perder se não houver governança clínica, apoio da direção, informatização mínima e protagonismo de CCIH e comissões de sepse.
Referências:
- MACHADO et al. – “Improving the outcomes of sepsis in Brazil”: https://www.scielo.br/j/ccsci/a/GkW4snFLQnw83SPm4jfCNtL/
- Estudo de impacto da SSC no Brasil: https://pmc.ncbi.nlm.nih.gov/articles/PMC2934062/
- Como adaptar as recomendações da SSC 2026 aos diferentes níveis de complexidade (PS, UTI, enfermaria)?
Em pronto‑socorro, a prioridade é um protocolo simples: triagem estruturada com escore de alerta precoce, fluxo claro para coleta de exames, início de antibiótico quando indicado e critérios objetivos para transferência à UTI. Na UTI, é possível aplicar de modo mais completo as recomendações de metas hemodinâmicas individualizadas, ventilação protetora, de‑ressuscitação e decisões diárias de descalonamento de antibióticos. Nas unidades de internação, o foco é garantir continuidade do plano iniciado, vigilância de deterioração clínica, ajuste da antibioticoterapia conforme culturas e planejamento precoce de alta e seguimento pós‑sepse.
Referências:
- SSC 2026 – implementação e contextos de cuidado: https://pubmed.ncbi.nlm.nih.gov/41869847/
- Estudo brasileiro sobre implantação de protocolo de sepse em hospital geral: https://ojs.brazilianjournals.com.br/ojs/index.php/BJHR/article/view/32643
- Qual é o papel da CCIH na implementação das diretrizes 2026?
A CCIH atua como núcleo articulador entre assistência, vigilância epidemiológica, laboratório, farmácia clínica e gestão, contribuindo para: definição de esquemas empíricos alinhados à microbiologia local; monitorização de resistência e de indicadores de sepse; apoio à construção e revisão dos protocolos de sepse; e integração com o programa de stewardship antimicrobiano. Além disso, a CCIH tem participação central na educação permanente, na análise de casos e na retroalimentação das equipes com dados de processo (tempo para antibiótico, coleta de culturas) e de desfecho (mortalidade, tempo de internação, reinternações).
Referências:
- CCIH+ – “Como as novas normas da Anvisa vão transformar o controle de infecção”: https://www.ccih.med.br/as-novas-normas-da-anvisa/
- PNPCIRAS 2021–2025 – Anvisa: https://www.gov.br/anvisa/pt-br/centraisdeconteudo/publicacoes/servicosdesaude/publicacoes/pnpciras_2021_2025.pdf
- Como comissões de sepse e programas de qualidade podem colaborar com a CCIH na sepse 2026?
Comissões de sepse e núcleos de qualidade podem assumir o papel de governança operacional da linha de cuidado da sepse, enquanto a CCIH aporta expertise em vigilância, microbiologia e stewardship. Essa colaboração se traduz em construção conjunta de bundles de sepse, definição de metas institucionais, organização de treinamentos, desenvolvimento de sistemas de alerta (eletrônicos ou não) e análise periódica de indicadores, incorporando as atualizações da SSC 2026 e das normas da Anvisa.
Referências:
- MACHADO et al. – estratégias para melhorar desfechos em sepse no Brasil: https://www.scielo.br/j/ccsci/a/GkW4snFLQnw83SPm4jfCNtL/
- CCIH+ – impacto de novas normas da Anvisa na governança de IRAS: https://www.ccih.med.br/as-novas-normas-da-anvisa/
- Quais indicadores são prioritários para monitorar a implementação da SSC 2026?
Indicadores prioritários incluem: tempo entre reconhecimento da sepse e administração do primeiro antibiótico, tempo para coleta de culturas, proporção de pacientes com lactato dosado em tempo adequado, adesão a bundles de ressuscitação, taxa de descalonamento de antimicrobianos em 48–72 horas, mortalidade hospitalar e em UTI associada à sepse, tempo de permanência e reinternações relacionadas. No contexto brasileiro, é relevante correlacionar esses indicadores com ações de educação permanente, estrutura organizacional (existência de comissão de sepse) e dados de resistência microbiana.
Referências:
- Estudo de impacto da SSC em hospitais brasileiros – indicadores de processo e desfecho: https://pmc.ncbi.nlm.nih.gov/articles/PMC2934062/
- PNPCIRAS – componentes essenciais e indicadores nacionais: https://www.gov.br/anvisa/pt-br/centraisdeconteudo/publicacoes/servicosdesaude/publicacoes/pnpciras_2021_2025.pdf
- Como o artigo “Sepse 2026: o que mudou de verdade – e como adequar sua conduta” pode ser usado em educação permanente?
O artigo oferece uma síntese crítica das diretrizes 2026, com foco na realidade brasileira, e pode ser utilizado em: aulas para residentes e pós‑graduandos; reuniões clínicas multiprofissionais; elaboração de materiais de treinamento (slides, apostilas); e discussões de casos, conectando recomendações internacionais com barreiras locais. A estrutura em seções (pilares assistenciais, antimicrobianos, recomendações especiais, implementação no Brasil, lacunas de conhecimento) facilita a divisão em módulos de ensino para CCIH, UTI, pronto‑socorro e gestão.
Referências:
- Artigo CCIH+ – “Sepse 2026: o que mudou de verdade – e como adequar sua conduta”: https://bit.ly/4v8tGO3
- CCIH Cursos / Instituto CCIH+ – página de MBAs: https://www.ccih.med.br
- Quais conteúdos em vídeo podem complementar a implementação da SSC 2026 na prática?
Vídeos focados em interpretação prática das diretrizes, discussão de casos e simulação de fluxos de atendimento podem acelerar a curva de aprendizado das equipes. Materiais em canais especializados que explicam as principais mudanças do guideline de sepse 2026, os impactos na conduta e a integração com stewardship e controle de infecção são especialmente úteis para educação permanente, rounds multidisciplinares e treinamento à distância.
Referências (exemplos de conteúdo em vídeo sobre SSC 2026):
- “Atualização: Surviving Sepsis Campaign 2026”: https://www.youtube.com/watch?v=V7xc3du9Zno
- “NOVAS Diretrizes Surviving Sepsis Campaign – Atualizações 2026”: https://www.youtube.com/watch?v=CGnC_7rvKO0
- Como as diretrizes 2026 dialogam com a agenda de resistência antimicrobiana global?
As recomendações de uso racional de antimicrobianos, descalonamento e limitação de duração conectam diretamente a SSC 2026 à agenda global de combate à resistência antimicrobiana, destacada pela Organização Mundial da Saúde como uma das maiores ameaças de saúde pública. Programas de sepse bem implementados deixam de ser apenas “protocolos de emergência” e passam a ser instrumentos de redução de pressão seletiva, quando articulados com vigilância epidemiológica e stewardship, especialmente em ambientes de alta prevalência de multirresistência.
Referências:
- WHO – Antimicrobial resistance: https://www.who.int/news-room/fact-sheets/detail/antimicrobial-resistance
- Revisão sobre resistência antimicrobiana global: https://pmc.ncbi.nlm.nih.gov/articles/PMC12558087/
- Quais lacunas de evidência permanecem e quais são as prioridades de pesquisa para países de renda média como o Brasil?
Persistem lacunas importantes em terapias adjuntas, uso de biomarcadores, estratégias de diagnóstico rápido e modelos de reabilitação pós‑sepse, com grande parte das recomendações baseadas em evidência de baixa ou moderada qualidade. Para países de renda média, as prioridades incluem: estudos de implementação de protocolos adaptados ao contexto local; ensaios pragmáticos em ambientes de recursos limitados; avaliações de custo‑efetividade de tecnologias diagnósticas; e pesquisas sobre modelos de cuidado pós‑alta e impacto em qualidade de vida.
Referências:
- RANIERI et al. – “Surviving sepsis in low-income and middle-income countries”: https://www.sciencedirect.com/science/article/pii/S1473309909701355
- IHPI – “Policy Impact Snapshot: Improving Sepsis Care Around the World”: https://ihpi.umich.edu/news-events/news/policy-impact-snapshot-improving-sepsis-care-around-world
- Qual é o impacto esperado das diretrizes 2026 na prática de infectologistas, intensivistas, farmacêuticos, enfermeiros e gestores?
Para infectologistas e CCIH, aumenta o protagonismo na definição de esquemas empíricos, na condução do descalonamento e na articulação entre sepse e stewardship. Para intensivistas e enfermeiros, cresce a demanda por individualização de metas hemodinâmicas, vigilância de sinais precoces de deterioração, execução segura de estratégias ventilatórias (como prona prolongada) e participação ativa em decisões de início e revisão de antibióticos. Para gestores e programas de qualidade, a sepse passa a funcionar como um indicador de maturidade institucional, exigindo integração entre protocolos, sistemas de informação, indicadores, educação permanente e políticas de segurança do paciente e resistência microbiana.
Referências:
- ESICM – impacto clínico das novas diretrizes: https://www.esicm.org/2026-surviving-sepsis-campaing-guidelines/
- MACHADO et al. – sepse como marcador de qualidade no Brasil: https://www.scielo.br/j/ccsci/a/GkW4snFLQnw83SPm4jfCNtL/
- Artigo CCIH+ “Sepse 2026: o que mudou de verdade – e como adequar sua conduta”: https://bit.ly/4v8tGO3
Introdução
A sepse continua sendo uma das principais causas de morte evitável no mundo — e isso não é mais aceitável. O problema já não é apenas diagnóstico ou tratamento: é organização, tomada de decisão e capacidade institucional de responder com precisão.
As novas diretrizes da Surviving Sepsis Campaign 2026 deixam isso claro: o modelo baseado apenas em protocolos rígidos está sendo substituído por uma abordagem mais integrada, que exige raciocínio clínico, uso racional de antimicrobianos e alinhamento com programas de stewardship e controle de infecção.
O desafio, portanto, não é apenas conhecer as recomendações — é entender o que realmente mudou e o que isso significa na prática para serviços de saúde brasileiros. Se a sua instituição ainda trata sepse como um protocolo isolado, há um risco real: estar operando com um modelo ultrapassado.
A sepse permanece como uma das principais causas de morte evitável no mundo, associada a elevada carga de incapacidade, prolongamento de internações e aumento expressivo de custos em saúde, especialmente em sistemas com recursos limitados. Segundo EVANS et al., 2021, estimativas globais indicam dezenas de milhões de casos de sepse anualmente, com impacto desproporcional em países de baixa e média renda, onde as barreiras ao diagnóstico precoce, ao acesso a terapias de suporte avançado e à organização de linhas de cuidado favorecem desfechos desfavoráveis. Nesse cenário, a qualificação dos processos de reconhecimento, tratamento e acompanhamento do paciente séptico torna-se eixo central das políticas de segurança do paciente e de gestão do risco sanitário em hospitais e demais serviços de assistência.
A Surviving Sepsis Campaign (SSC) surgiu como resposta estruturada a esse desafio, configurando-se hoje como uma das iniciativas mais influentes na padronização do cuidado ao paciente com sepse e choque séptico. Segundo LEVY et al., 2003, a campanha foi lançada a partir de uma colaboração entre a Society of Critical Care Medicine (SCCM) e a European Society of Intensive Care Medicine (ESICM), com o objetivo declarado de reduzir de forma substancial a mortalidade por sepse em escala global por meio de diretrizes baseadas em evidências, estratégias educacionais e programas de melhoria de desempenho. Desde então, a SSC consolidou um modelo contínuo de desenvolvimento de recomendações clínicas, atualização periódica frente a novas evidências e incentivo à implementação local, articulando intensivistas, infectologistas, microbiologistas, enfermeiros, farmacêuticos e gestores de serviços de saúde.
As diretrizes adultas da Surviving Sepsis Campaign passaram por sucessivas revisões, com marcos importantes em 2004, 2008, 2012, 2016 e 2021, acompanhando a evolução do conhecimento sobre fisiopatologia, diagnóstico e tratamento da sepse. Segundo EVANS et al., 2021, a versão de 2021 consolidou recomendações em torno da identificação precoce, da ressuscitação hemodinâmica inicial, do uso apropriado de antimicrobianos e das estratégias de suporte de órgãos, incorporando a metodologia GRADE para qualificar a força das recomendações e o nível de evidência. Entretanto, a rápida produção de novos estudos, as críticas quanto à aplicabilidade das recomendações em contextos de recursos limitados e as demandas por maior integração com programas de stewardship antimicrobiano motivaram nova atualização, culminando na publicação das diretrizes de 2026 para o manejo de sepse e choque séptico em adultos.
Segundo RHODES et al., 2026, o novo documento da Surviving Sepsis Campaign reúne 129 recomendações voltadas ao manejo de adultos com suspeita ou confirmação de sepse, abrangendo desde a triagem e o diagnóstico precoce até a ressuscitação, o suporte de múltiplos órgãos, o uso racional de antimicrobianos e o cuidado pós-alta. O painel contou com 69 especialistas de 23 países, com participação expressiva de profissionais atuantes em países de baixa e média renda, o que confere maior sensibilidade às heterogeneidades estruturais e organizacionais que marcam a realidade de muitos serviços de saúde, inclusive no Brasil. Além disso, as diretrizes de 2026 enfatizam de forma mais explícita o alinhamento entre decisões clínicas, programas institucionais de stewardship e estratégias de melhoria contínua de processos, aproximando o manejo da sepse das agendas de controle de infecção, uso racional de antimicrobianos e segurança do paciente.
Para serviços de saúde brasileiros e para profissionais envolvidos com CCIH, gestão em saúde e controle de infecção, compreender criticamente essas atualizações é fundamental. As recomendações da Surviving Sepsis Campaign 2026 dialogam diretamente com a organização de protocolos institucionais, com a articulação entre equipes assistenciais, CCIH e programas de stewardship, e com as exigências regulatórias relativas à segurança do paciente e à qualidade da assistência. Este artigo tem como objetivo discutir os principais pontos das novas diretrizes, com foco nas mudanças que impactam a prática clínica à beira-leito e a gestão do controle de infecção, buscando traduzir o conteúdo internacional para a realidade concreta dos serviços de saúde no Brasil.
Evolução das diretrizes da Surviving Sepsis Campaign até 2026
Desde sua criação, a Surviving Sepsis Campaign se estruturou em ciclos sucessivos de elaboração de diretrizes, implementação de bundles clínicos e análise de desfechos, com o objetivo de reduzir de forma mensurável a mortalidade por sepse e choque séptico. Segundo LEVY et al., 2010, a campanha foi lançada oficialmente em 2002, impulsionada pela Declaração de Barcelona, como iniciativa conjunta da ESICM, da SCCM e do International Sepsis Forum, com a meta inicial de reduzir em 25% a mortalidade por sepse grave em cinco anos. A partir desse marco, a SSC produziu sucessivas versões de recomendações internacionais que foram progressivamente incorporadas a protocolos hospitalares, programas de melhoria de desempenho e políticas de segurança do paciente.
As primeiras diretrizes formais da Surviving Sepsis Campaign (SSC) foram publicadas em 2004 e atualizadas em 2008, já propondo conjuntos padronizados de intervenções precoces, como o uso oportuno de antimicrobianos, ressuscitação volêmica guiada por metas e monitorização rigorosa de parâmetros hemodinâmicos. Segundo DELLINGER et al., 2008, essas edições inaugurais enfatizaram a importância de “pacotes de cuidado” em janelas temporais definidas, o que impulsionou a criação de bundles de sepse amplamente difundidos em UTIs e emergências ao redor do mundo. Nas décadas seguintes, estudos observacionais mostraram associação entre adesão a esses bundles e redução de mortalidade, reforçando o papel da SSC como catalisadora de mudanças na prática clínica.
A revisão de 2012 e, sobretudo, a de 2016 incorporaram avanços importantes na compreensão da fisiopatologia da sepse, na redefinição de critérios diagnósticos e na crítica a estratégias como a terapia guiada por metas rígidas. Segundo RHODES et al., 2017, a edição de 2016 atualizou recomendações em áreas-chave, incluindo escolha de fluidos, vasopressores, ventilação mecânica na Síndrome do Desconforto Respiratória Aguda e uso de corticoides, refletindo o acúmulo de evidências provenientes de grandes ensaios clínicos multicêntricos. Ao mesmo tempo, consolidou o uso de metodologia estruturada de avaliação de evidência, preparando o terreno para um modelo mais robusto de diretrizes, que seria adotado nos ciclos subsequentes.
A virada metodológica se consolidou com a publicação das diretrizes de 2021, que passaram a empregar sistematicamente a abordagem GRADE e ampliaram o foco para além da fase aguda, incorporando recomendações sobre transições de cuidado e acompanhamento pós-alta. Segundo EVANS et al., 2021, o painel de 2021 buscou maior diversidade geográfica e de gênero, além de contemplar explicitamente a realidade de países de baixa e média renda, reconhecendo que a implementação das recomendações depende de contextos de recursos profundamente heterogêneos. Essa edição reforçou pilares como reconhecimento precoce, antibioticoterapia inicial tempestiva, ressuscitação hemodinâmica individualizada e suporte de órgãos, mas abriu espaço para discutir reabilitação, sequelas cognitivas e funcionais e envolvimento de pacientes e familiares no processo de cuidado.
A publicação das diretrizes de 2026 representa um novo salto nesse processo evolutivo, ao atualizar e expandir o corpo de recomendações frente a um volume significativo de novas evidências desde 2021. Segundo EVANS et al., 2026, o documento atual apresenta 129 enunciados para adultos, dos quais 46 são novos em relação à versão anterior, reforçando os pilares tradicionais de cuidado à sepse, mas com maior detalhamento sobre otimização de antimicrobianos, metas de pressão arterial em idosos, estratégias de remoção de fluidos após ressuscitação e organização do cuidado pós-alta. O fato de o painel ser composto por 69 especialistas de 23 países, com participação relevante de profissionais atuando em contextos de poucos recursos, reforça a intenção de produzir recomendações mais sensíveis à realidade global, o que é particularmente importante para a adaptação ao cenário brasileiro.
É importante destacar que a trajetória da Surviving Sepsis Campaign, das primeiras diretrizes à versão 2026, espelha a própria maturação do campo da terapia intensiva e da infectologia frente à sepse: um movimento que vai da aplicação linear de bundles rígidos para um modelo mais refinado, baseado em estratificação de risco, individualização de condutas e integração com programas de stewardship antimicrobiano e de segurança do paciente. Para equipes de CCIH e gestores de programas de qualidade, compreender essa evolução histórica não é apenas um exercício acadêmico, mas uma chave para interpretar criticamente as recomendações atuais e planejar estratégias de implementação realistas e efetivas nos serviços de saúde.
Pilares assistenciais das diretrizes 2026 em adultos
As diretrizes de 2026 da Surviving Sepsis Campaign reforçam que o cuidado ao paciente séptico se organiza em torno de três pilares assistenciais centrais: reconhecimento precoce com diagnóstico sindrômico adequado, ressuscitação hemodinâmica e suporte de órgãos conduzidos de forma individualizada e segura, e manejo racional da infecção com antibioticoterapia inicial oportuna, seguida de otimização e descalonamento estruturado. Segundo EVANS et al., 2026, o documento explicita que esses pilares não constituem etapas estanques, mas processos interdependentes que se sobrepõem ao longo da trajetória clínica do paciente, exigindo coordenação entre equipes de emergência, UTI, enfermagem, laboratório e CCIH. Essa visão integrada aproxima a abordagem da sepse das agendas de stewardship antimicrobiano, segurança do paciente e gestão de risco institucional, com implicações diretas para a prática de infectologistas e profissionais de controle de infecção.
Reconhecimento precoce, diagnóstico sindrômico e abordagem inicial
No campo do reconhecimento precoce, as diretrizes de 2026 enfatizam que a sepse continua sendo um diagnóstico fundamentalmente clínico, que não deve ser “confirmado” ou “excluído” com base em um único biomarcador ou exame isolado. Segundo EVANS et al., 2026, recomenda-se que a triagem de pacientes agudamente enfermos em ambiente hospitalar utilize sistemas de alerta baseados em sinais vitais e alterações do estado mental, como NEWS, NEWS2, MEWS ou SIRS, em preferência ao uso exclusivo do qSOFA como ferramenta única de rastreio. Estudos prospectivos recentes mostram que o NEWS2 apresenta elevada sensibilidade e bom valor preditivo negativo para descartar risco elevado, enquanto o qSOFA tende a ser mais específico para identificar pacientes em maior gravidade, sugerindo um uso complementar desses instrumentos em fluxos estruturados de triagem e escalonamento de cuidado.
Na prática, isso significa que serviços de emergência e unidades de internação devem incorporar rotinas de monitorização seriada de sinais vitais com cálculo automático de escores como NEWS2, associadas à avaliação clínica e à suspeita de infecção, reduzindo o risco de subdiagnóstico em fases iniciais da sepse. Segundo EVANS et al., 2026, uma vez identificada a suspeita de sepse, recomenda-se abordagem inicial rápida, integrando coleta de exames laboratoriais relevantes (incluindo lactato, hemoculturas e outros exames microbiológicos pertinentes), início de reposição volêmica quando indicado e pronta avaliação da necessidade de antibioticoterapia. A diretriz ressalta que a triagem deve ser organizada em fluxos assistenciais claros, com papéis bem definidos para enfermagem, médicos plantonistas e intensivistas, reduzindo atrasos na decisão terapêutica e na transferência de pacientes graves para áreas de maior monitorização.
Estratégias de manejo hemodinâmico, suporte de órgãos e metas iniciais de ressuscitação
No âmbito hemodinâmico, a Surviving Sepsis Campaign 2026 mantém o alvo de pressão arterial média (PAM) de 65 mmHg como recomendação inicial para adultos com choque séptico, preferindo‑o a metas mais elevadas na ressuscitação inicial. Segundo EVANS et al., 2026, esse alvo deve ser entendido como um intervalo razoável, e não um valor fixo, sendo aceitável trabalhar em uma faixa próxima (por exemplo, ±5 mmHg), com titulação de vasopressores para manter a pressão dentro desse espectro. A diretriz destaca que metas de PAM mais altas podem ser consideradas em subgrupos específicos, como alguns pacientes com doença vascular significativa, mas alerta para o risco de aumento de eventos adversos, sobretudo em idosos, quando se busca sistematicamente níveis pressóricos mais elevados.
Em relação à ressuscitação volêmica, as diretrizes de 2026 reforçam a importância de avaliar responsividade a fluidos de maneira dinâmica e de planejar, desde o início, a fase de “de‑ressuscitação”, ou seja, a remoção gradual de fluidos após a fase inicial de expansão, quando o paciente encontra-se hemodinamicamente estável. Segundo EVANS et al., 2026, a administração indiscriminada de grandes volumes está associada a sobrecarga de volume, edema pulmonar, disfunção de outros órgãos e piores desfechos, de modo que a estratégia atual prioriza bolus guiados por parâmetros clínicos e, quando possível, testes dinâmicos de responsividade, seguido de uma fase ativa de remoção de fluidos (por diuréticos ou terapia de substituição renal) para restabelecer o equilíbrio hídrico. No que se refere ao suporte de órgãos, as diretrizes mantêm recomendações consolidadas para ventilação mecânica na SDRA, incluindo uso de baixos volumes correntes e estratégias adequadas de PEEP, além de considerar, em centros experientes, recursos como ECMO venovenosa em casos de hipoxemia refratária.
ECMO venovenosa (VV‑ECMO) é uma modalidade de oxigenação por membrana extracorpórea usada para oferecer suporte respiratório em casos de insuficiência respiratória grave, com função cardíaca preservada. Nessa configuração, o sangue é drenado do sistema venoso (por exemplo, veia femoral ou jugular), passa por uma membrana que realiza a troca gasosa (oxigenação e remoção de dióxido de carbono) e retorna ao sistema venoso central, de onde é bombeado pelo próprio coração do paciente para a circulação sistêmica. Trata-se, portanto, de um suporte extracorpóreo exclusivamente pulmonar, indicado em situações como SDRA grave com hipoxemia refratária às estratégias convencionais de ventilação mecânica, devendo ser realizado apenas em centros com experiência e infraestrutura adequadas devido à complexidade e ao risco de complicações.
Abordagem do foco infeccioso, antibioticoterapia inicial, otimização e descalonamento
O terceiro pilar diz respeito ao manejo da infecção, com ênfase no equilíbrio entre rapidez na administração de antimicrobianos e princípios robustos de stewardship. Segundo EVANS et al., 2026, as diretrizes recomendam que, em pacientes com sepse provável ou definida, a antibioticoterapia sistêmica seja iniciada o mais precocemente possível, idealmente dentro da primeira hora após o reconhecimento, especialmente na presença de choque séptico. Esse início deve ser precedido, sempre que viável, pela coleta adequada de amostras para cultura e outros testes microbiológicos, evitando atrasos indevidos, mas também garantindo material diagnóstico para posterior reavaliação da terapia. A escolha inicial costuma ser de amplo espectro, levando em conta foco suspeito, perfil local de resistência e condições individuais do paciente, incluindo exposição prévia a antimicrobianos e comorbidades.
A grande inovação da versão 2026 está na incorporação explícita de recomendações de otimização e descalonamento de antimicrobianos como parte estruturante do cuidado à sepse. Segundo EVANS et al., 2026, recomenda-se a desescalada da antibioticoterapia sempre que houver diagnóstico microbiológico definido e perfil de sensibilidade disponível, reduzindo espectro e, quando possível, número de fármacos. Mesmo na ausência de isolamento microbiológico, a diretriz sugere que se considere descalonamento ou suspensão após reavaliação clínica e laboratorial, sobretudo quando o quadro evolui favoravelmente e não há evidências que sustentem a manutenção de cobertura extremamente ampla. Além disso, as recomendações enfatizam a necessidade de limitar a duração total da antibioticoterapia a cursos mais curtos, quando o foco é adequadamente controlado e o paciente apresenta boa resposta, reforçando a integração entre a equipe assistencial, o serviço de microbiologia, a farmácia clínica e o programa institucional de stewardship.
Antimicrobianos e stewardship na Surviving Sepsis Campaign 2026
As diretrizes de 2026 incorporam, de forma explícita, o conceito de stewardship antimicrobiano como eixo estruturante do cuidado ao paciente com sepse, buscando equilibrar a urgência do início da terapia com a necessidade de reduzir efeitos adversos e pressão seletiva para resistência. Segundo EVANS et al., 2026, o documento enfatiza que o uso responsável de antimicrobianos envolve não apenas o momento de início, mas também a escolha empiricamente racional, a reavaliação sistemática das condutas e a desescalada sempre que possível, em diferentes cenários de probabilidade de infecção. Esse reposicionamento aproxima as recomendações da Surviving Sepsis Campaign dos princípios gerais de programas institucionais de stewardship, reforçando o papel articulador de infectologistas, farmacêuticos clínicos, microbiologistas e CCIH.
Novas recomendações sobre início, escolha, reavaliação e desescalonamento
No que se refere ao início da antibioticoterapia, as diretrizes de 2026 mantêm a recomendação de administrar antimicrobianos o mais precocemente possível em pacientes com choque séptico ou com alta probabilidade de sepse, idealmente na primeira hora após o reconhecimento, desde que o atraso na coleta de culturas não seja significativo. Segundo EVANS et al., 2026, em situações de probabilidade intermediária de infecção, as recomendações são mais específicas, sugerindo avaliação criteriosa do contexto clínico, da presença de sinais de disfunção orgânica e de dados laboratoriais iniciais, com espaço para observação breve e reavaliação em casos selecionados, a fim de evitar antibioticoterapia desnecessária. Nesse cenário, a diretriz reforça o papel da anamnese detalhada, do exame físico cuidadoso e da discussão multiprofissional na tomada de decisão à beira-leito.
A escolha inicial dos antimicrobianos deve considerar foco provável, epidemiologia local, fatores de risco para organismos multirresistentes e condição clínica do paciente, com preferência por esquemas de amplo espectro em choque séptico e infecções graves, seguidos de reavaliação estruturada em 24 a 48 horas. Segundo EVANS et al., 2026, as diretrizes recomendam explicitamente a desescalada da terapia antimicrobiana em dois cenários: quando há diagnóstico microbiológico confirmado, com perfil de susceptibilidade conhecido, e quando não há patógenos identificados nas culturas, mas a evolução clínica sugere possibilidade de estreitamento ou suspensão da cobertura. Em ambos os casos, a desescalada é recomendada em comparação à manutenção indiscriminada de esquemas amplos, mesmo com certeza de evidência considerada baixa, devido aos benefícios potenciais em termos de redução de resistência, toxicidade e custos.
Interseção entre diretrizes de sepse e programas de stewardship antimicrobiano
A Surviving Sepsis Campaign 2026 reconhece que a efetividade das recomendações sobre antimicrobianos depende, em larga medida, da existência de programas institucionais de stewardship robustos e integrados à rotina assistencial. Segundo ALZAHRANI et al., 2025, programas de stewardship em sepse combinam educação de prescritores, protocolos padronizados, auditoria com feedback, participação ativa de infectologistas e microbiologistas e uso racional de exames complementares, favorecendo o início oportuno de antimicrobianos em pacientes de alto risco e a rápida revisão de esquemas em função dos resultados microbiológicos. Nesse contexto, as diretrizes de 2026 alinham-se às recomendações globais da Organização Mundial da Saúde, que posiciona os programas de stewardship como uma das medidas mais custo-efetivas para otimizar o uso de antimicrobianos e conter a resistência microbiana.
A interseção entre sepse e stewardship é particularmente evidente na ênfase que as diretrizes dão à reavaliação precoce da necessidade de manutenção de terapias de amplo espectro, à limitação da duração total de tratamento e à integração com dados epidemiológicos locais. Segundo EVANS et al., 2026, a recomendação de desescalada mesmo na ausência de patógeno isolado reforça que a decisão deve ser guiada por juízo clínico informado e pela evolução do paciente, e não apenas pelo “hábito” de manter esquemas amplos até completar cursos prolongados. Além disso, a diretriz dialoga com documentos específicos sobre stewardship em infecções graves e sepse elaborados por sociedades de terapia intensiva, que destacam a necessidade de alinhar protocolos de sepse com políticas institucionais de uso de antimicrobianos, evitando mensagens conflitantes para as equipes.
Desafios em ambientes com recursos limitados e alta pressão assistencial
Apesar do avanço conceitual, a aplicação prática de recomendações de uso racional de antimicrobianos enfrenta desafios importantes em ambientes com recursos limitados e elevada pressão assistencial, como é o caso de muitos hospitais públicos e privados de alta demanda. Segundo ALZAHRANI et al., 2025, a alta prevalência de organismos multirresistentes, a escassez de exames microbiológicos rápidos, a limitação de leitos de UTI e a sobrecarga de profissionais contribuem para um “círculo vicioso” em que a tendência é ampliar empiricamente o espectro da antibioticoterapia e prolongar desnecessariamente os cursos de tratamento, o que, por sua vez, retroalimenta a resistência. Em tais contextos, a Surviving Sepsis Campaign 2026 enfatiza a importância de estratégias adaptadas, como priorização de protocolos simples, foco em intervenções de alto impacto e uso criterioso de recursos diagnósticos disponíveis.
Muitos dos cenários de recursos limitados convivem com lacunas importantes em estrutura de laboratório, disponibilidade de farmacêuticos clínicos, acesso a antimicrobianos de última geração e sistemas de informação integrados, o que torna mais complexa a implementação plena das recomendações de desescalada e encurtamento de duração. Segundo EVANS et al., 2026, nesses ambientes, torna-se crucial investir em medidas horizontais de prevenção e controle de infecção (como higiene das mãos, precauções de contato, limpeza ambiental e vigilância epidemiológica) em paralelo à estruturação progressiva de programas de stewardship, mesmo que inicialmente com escopo mais restrito. Para profissionais de CCIH e gestores de serviços no Brasil, isso implica desenhar estratégias factíveis, que articulem protocolos de sepse com ações de controle de resistência, evitando tanto o subtratamento de pacientes graves quanto o uso indiscriminado de esquemas de amplo espectro.
Recomendações especiais: idosos, SDRA e pós-alta
As diretrizes de 2026 reconhecem que determinados subgrupos de pacientes com sepse apresentam vulnerabilidades e respostas fisiológicas específicas, exigindo ajustes finos nas metas de tratamento e na organização do cuidado ao longo do tempo. Segundo EVANS et al., 2026, destacam-se, entre esses subgrupos, os pacientes idosos com choque séptico, aqueles com SDRA associada à sepse e os sobreviventes da fase aguda, para os quais o documento passa a detalhar recomendações sobre reabilitação física, suporte psicológico e acompanhamento longitudinal.
Metas específicas em idosos com choque séptico
Nos pacientes idosos, as diretrizes de 2026 introduzem uma nuance importante em relação às metas pressóricas adotadas na ressuscitação hemodinâmica. Segundo EVANS et al., 2026, para adultos com choque séptico com 65 anos ou mais, recomenda‑se uma faixa inicial de PAM entre 60 e 65 mmHg, em vez de metas sistematicamente mais elevadas, dada a ausência de benefício consistente de alvos altos e o risco aumentado de eventos adversos, como fibrilação atrial e sobrecarga de vasopressores. Essa recomendação baseia-se em ensaios que compararam metas de PAM mais baixas e mais altas em idosos, sem demonstrar superioridade das metas elevadas em termos de mortalidade, mas com maior ocorrência de complicações cardiovasculares quando se busca níveis de 80–85 mmHg.
Na prática clínica, isso implica que, em pacientes idosos com choque séptico, a prioridade deve ser estabilizar perfusão e consciência dentro dessa faixa de PAM de 60–65 mmHg, monitorando de perto sinais de hipoperfusão tecidual, como lactato, diurese e estado mental, em vez de perseguir valores pressóricos arbitrariamente altos. Segundo EVANS et al., 2026, a individualização continua sendo essencial, sobretudo em pacientes com doença vascular avançada ou história de hipertensão de longa data, mas a diretriz afasta a ideia de que metas agressivamente elevadas devam ser o padrão para todos os idosos. Essa abordagem dialoga com o princípio de “não causar dano” e com a necessidade de equilibrar benefícios hemodinâmicos com o risco de complicações associadas a doses crescentes de vasopressores.
SDRA associada à sepse: pronação, PEEP e ventilação protetora
No manejo da SDRA associada à sepse, as diretrizes de 2026 reforçam e atualizam recomendações consolidadas sobre ventilação mecânica protetora, uso adequado de PEEP e posição prona em pacientes com SDRA moderada a grave. Segundo EVANS et al., 2026, permanece a recomendação de limitar a pressão de platô a um máximo de 30 cmH₂O em adultos com SDRA, com forte nível de evidência, bem como o uso de volumes correntes baixos, em torno de 6 mL/kg de peso predito, para minimizar volutrauma e barotrauma. Para pacientes com SDRA moderada a grave, sugere‑se utilizar níveis mais altos de PEEP, em comparação a estratégias de PEEP baixa, mas as diretrizes se posicionam contra o uso rotineiro de estratégias de “titração incremental” (aumento gradativo) de PEEP baseadas unicamente em curvas de pressão-volume ou protocolos complexos.
A posição prona mantém papel central nesse contexto. Segundo EVANS et al., 2026, recomenda‑se ventilação em pronação por mais de 12 horas por dia em adultos com SDRA moderada a grave associada à sepse, desde que a equipe possua treinamento e recursos para execução segura da manobra. Revisões sistemáticas recentes sugerem que estratégias de prona prolongada podem reduzir a mortalidade em SDRA, ainda que com aumento do risco de lesões de pele, sem prolongar de forma consistente a duração da ventilação mecânica ou da permanência em UTI. Isso reforça a necessidade de protocolos estruturados de pronação, com atenção à proteção de pontos de pressão, manejo de vias aéreas, monitorização hemodinâmica e comunicação intensiva entre médicos, enfermeiros e fisioterapeutas.
Pós-alta: reabilitação, suporte psicológico e seguimento de sequelas
Uma inovação relevante das diretrizes de 2026 é a ampliação do foco para além da fase aguda, incorporando recomendações explícitas sobre o cuidado pós-alta de sobreviventes de sepse e choque séptico. Segundo EVANS et al., 2026, ainda que a evidência seja limitada para definir modelos únicos de seguimento, recomenda‑se que sistemas de saúde facilitem a avaliação e o acompanhamento de problemas físicos, cognitivos e emocionais após a alta, e que sejam oferecidos serviços de seguimento pós‑doença crítica a adultos que sobreviveram a sepse ou choque séptico. Em particular, sugere‑se que pacientes adultos que receberam ventilação mecânica invasiva por mais de 48 horas tenham acesso a programas de reabilitação física após a alta, com intensidade e duração adaptadas aos recursos locais e às necessidades individuais.
O documento também destaca a importância do suporte à saúde mental. Segundo EVANS et al., 2026, recomenda‑se oferecer serviços que apoiem a saúde mental após a alta a sobreviventes de sepse, com encaminhamento para avaliação especializada quando surgirem sintomas de depressão, ansiedade ou transtorno de estresse pós‑traumático. Estudos recentes mostram que uma proporção significativa dos sobreviventes de sepse apresenta, no primeiro ano após a UTI, algum tipo de comprometimento de saúde mental, além de déficits cognitivos e fadiga persistente, configurando a chamada síndrome pós‑sepsis, dentro do espectro do síndromes pós cuidados intensivos. Nesse cenário, as diretrizes de 2026 reforçam que o cuidado à sepse deve ser entendido como um continuum que se inicia no reconhecimento precoce e se estende até a reabilitação e reinserção social, demandando integração entre equipes de terapia intensiva, infectologia, medicina de família, reabilitação física e saúde mental.
Implementação das diretrizes em serviços de saúde brasileiros
A incorporação das recomendações da Surviving Sepsis Campaign 2026 ao contexto brasileiro exige leitura crítica à luz da organização da rede de atenção, das políticas nacionais e das desigualdades estruturais entre serviços. Segundo MACHADO et al., 2025, o Brasil ilustra de forma emblemática os desafios de países de renda média, combinando hospitais altamente complexos, capazes de aderir a protocolos sofisticados, com unidades onde faltam leitos de UTI, exames básicos e equipes estáveis, o que impacta diretamente a qualidade do cuidado à sepse.
Convergências e tensões com a realidade brasileira
Há convergências importantes entre as diretrizes internacionais e as políticas nacionais: o Programa Nacional de Prevenção e Controle de Infecções Relacionadas à Assistência à Saúde (PNPCIRAS) 2026–2030, coordenado pela ANVISA, alinha o país às estratégias globais de prevenção de IRAS, resistência microbiana e segurança do paciente, reforçando a necessidade de protocolos estruturados para condições tempo‑dependentes, como a sepse. Segundo a ANVISA, metas nacionais de conformidade com componentes essenciais de programas de prevenção e controle de infecção, vigilância e educação convergem com a lógica da Surviving Sepsis Campaign, que demanda sistemas organizados para triagem precoce, antibioticoterapia tempestiva e monitoramento de desfechos. Por outro lado, persistem tensões: mortalidade por sepse segue elevada, especialmente em hospitais públicos superlotados, e estudos brasileiros mostram dificuldade em manter, ao longo do tempo, melhorias obtidas com a implementação inicial de bundles baseados na SSC, em parte pela dificuldade de sustentar programas educacionais e de auditoria contínuos.
A literatura nacional também aponta que, embora a implantação de protocolos de sepse em instituições brasileiras esteja em processo de consolidação, barreiras como sobrecarga assistencial, falta de integração de sistemas de informação, escassez de recursos diagnósticos rápidos e alta rotatividade de profissionais dificultam a aderência consistente às recomendações internacionais. Segundo estudos de implementação em hospitais de grande porte e em unidades de urgência, os fatores facilitadores incluem apoio explícito da gestão, participação ativa de lideranças clínicas, informatização de alertas e formulários, além de capacitação contínua de equipes multiprofissionais. Nesse cenário, a Surviving Sepsis Campaign 2026 oferece um referencial técnico robusto, mas sua plena aplicação requer adaptação às condições locais, em diálogo com iniciativas nacionais como as do Instituto Latino Americano de Sepse e com as políticas regulatórias vigentes.
Adaptação a diferentes níveis de complexidade
A adaptação das diretrizes a diferentes níveis de complexidade é crucial em um sistema de saúde tão heterogêneo quanto o brasileiro. Segundo MACHADO et al., 2025, unidades de pronto‑socorro de alta demanda precisam de protocolos simplificados, baseados em triagem estruturada com escores de alerta precoce, fluxos claros para coleta de exames, antibioticoterapia inicial e definição de critérios objetivos para transferência à UTI ou unidade de internação, evitando tanto atrasos no tratamento quanto sobrecarga desnecessária de leitos críticos. Nesses cenários, ferramentas como checklists, formulários padronizados e ordens pré‑definidas podem reduzir a variabilidade e facilitar a adesão, desde que associadas a treinamento contínuo e supervisão ativa.
Nas UTIs, a implementação das diretrizes 2026 tende a ser mais abrangente, incluindo metas hemodinâmicas ajustadas, estratégias ventilatórias avançadas para SDRA, protocolos de monitorização de lactato, decisões estruturadas de desescalada de antimicrobianos e integração com programas institucionais de stewardship. Segundo EVANS et al., 2026, esses ambientes oferecem maior capacidade de monitorização e apoio diagnóstico, o que permite aplicar de forma mais completa recomendações como avaliação dinâmica de responsividade a fluidos, titulação cuidadosa de PEEP e ventilação protetora, além de reavaliações diárias da necessidade de antimicrobianos. Já nas unidades de internação de hospitais gerais, a adaptação passa por garantir continuidade do plano iniciado na emergência ou UTI, com ênfase na vigilância de deterioração clínica, monitorização de parâmetros chave, ajustes de terapia antimicrobiana conforme resultados de cultura e planejamento precoce da alta e do seguimento pós‑sepse.
Papel da CCIH, comissões de sepse e educação permanente
Os serviços de controle de infecção e as comissões de sepse assumem papel estratégico na tradução das diretrizes da Surviving Sepsis Campaign 2026 em práticas cotidianas. Segundo MACHADO et al., 2025, experiências brasileiras bem‑sucedidas na redução de mortalidade por sepse combinaram protocolos assistenciais claros, governança clínica compartilhada e forte componente de educação permanente, com a CCIH atuando em conjunto com núcleos de segurança do paciente, coordenações de UTI e lideranças de pronto‑socorro. A CCIH contribui com vigilância epidemiológica, análise de dados de resistência, apoio à construção de esquemas empíricos racionais e monitorização de indicadores de processo (tempo para antibiótico, coleta de culturas, adesão a bundles) e de resultado (mortalidade, tempo de permanência, reinternações).
Programas de educação permanente são fundamentais para sustentar a implementação ao longo do tempo. Estudos de implantação de protocolos de sepse em hospitais brasileiros mostram que treinamentos pontuais, sem continuidade, tendem a gerar ganhos transitórios de adesão, seguidos de queda, enquanto estratégias de educação estruturada, com reciclagens periódicas, simulação clínica, discussão de casos e feedback de dados assistenciais, associam‑se a maior consistência na aplicação dos bundles. Além disso, comissões de sepse e CCIH podem liderar a integração entre as diretrizes internacionais, o PNPCIRAS e outras políticas nacionais de segurança do paciente, garantindo que o manejo da sepse não seja tratado como um protocolo isolado, mas como parte de uma estratégia institucional ampla de qualidade assistencial, controle de infecção e uso racional de antimicrobianos.
Perspectivas e lacunas de conhecimento
Mesmo após a atualização de 2026, as diretrizes da Surviving Sepsis Campaign reconhecem explicitamente múltiplas áreas em que a evidência permanece incerta ou de baixa qualidade, o que limita a força de várias recomendações. Segundo EVANS et al., 2026, grande parte dos enunciados relacionados a terapias adjuntas, uso de biomarcadores, tecnologias diagnósticas rápidas e estratégias finas de otimização de antimicrobianos é sustentada por evidência de baixa ou muito baixa certeza, o que exige prudência na transposição direta para protocolos rígidos.
Terapias adjuntas, biomarcadores e tecnologias emergentes
Entre as terapias adjuntas, persistem dúvidas relevantes sobre o papel de intervenções como vitamina C em altas doses, uso de corticoides em subgrupos específicos, imunomoduladores e estratégias avançadas de suporte extracorpóreo em sepses complexas. Segundo EVANS et al., 2026, a maioria dessas abordagens recebeu recomendações fracas ou ausência de recomendação, refletindo resultados inconsistentes em ensaios clínicos e heterogeneidade metodológica. Situação semelhante ocorre com biomarcadores: as diretrizes sugerem o uso de testes diagnósticos rápidos e, em casos selecionados, de monitorização terapêutica de fármacos, mas destacam que a evidência é limitada e de baixa certeza, chegando a recomendar contra o uso rotineiro de biomarcadores fúngicos (como marcadores de Candida) para iniciar ou interromper antifúngicos de forma protocolar.
As tecnologias emergentes de diagnóstico rápido – como testes moleculares multiplex, painéis sindrômicos e métodos de detecção precoce de resistência – aparecem nas diretrizes como potenciais aliadas, porém com recomendações condicionais e dependentes de contexto. Segundo EVANS et al., 2026, tais ferramentas podem contribuir para reduzir o tempo até o ajuste da antibioticoterapia, mas os estudos disponíveis ainda são insuficientes para definir seu impacto em desfechos duros, sobretudo em ambientes com recursos limitados, onde custos e infraestrutura laboratorial são barreiras centrais. Isso abre um campo importante para pesquisas de efetividade no “mundo real”, incluindo avaliações econômicas e de implementação em diferentes sistemas de saúde.
Necessidades de pesquisa clínica e de implementação em países de renda média
As lacunas não se restringem à terapêutica; há um déficit histórico de estudos de alto nível conduzidos em países de renda baixa e média, como o Brasil, o que reduz a generalizabilidade de muitas recomendações. Segundo RANIERI et al., 2009, o manejo da sepse em contextos de recursos limitados enfrenta constrangimentos estruturais que não são plenamente capturados por ensaios realizados em centros de excelência de países de alta renda, gerando incertezas sobre custo-efetividade e factibilidade de intervenções complexas. Estudos brasileiros e latino‑americanos têm mostrado que estratégias de implementação de protocolos de sepse precisam ser adaptadas à realidade local, considerando sobrecarga assistencial, disponibilidade de diagnóstico e variações epidemiológicas regionais.
Nesse cenário, a pesquisa em sepse passa a incluir, de forma crescente, não apenas ensaios clínicos de novas terapias, mas também estudos de implementação, qualidade e políticas de saúde. Programas que integram hospitais de uma mesma região ou sistema para desenvolver, testar e aprimorar estratégias de cuidado à sepse – como iniciativas coordenadas em redes estaduais e consórcios hospitalares – têm sido apontados como modelos promissores para melhorar resultados e reduzir variabilidade. Para o Brasil, isso significa que há uma agenda robusta de pesquisa por explorar: desde a avaliação da efetividade de bundles adaptados em hospitais de diferentes níveis de complexidade até análises de custo-efetividade de tecnologias diagnósticas rápidas e de modelos de reabilitação pós‑sepse no SUS e na saúde suplementar.
Impactos esperados na prática de infectologistas, intensivistas e CCIH no Brasil
As diretrizes de 2026 tendem a repercutir de forma significativa na prática de infectologistas, intensivistas, farmacêuticos e profissionais de CCIH, especialmente em instituições que já dispõem de algum grau de estrutura para programas de qualidade e stewardship. Segundo a ESICM, as novas recomendações reforçam a necessidade de decisões mais granulares – como a modulação de metas de PAM em idosos, a transição planejada da ressuscitação para a “de‑ressuscitação” e a desescalada antimicrobiana mesmo sem patógeno identificado – o que exige maior integração entre avaliação clínica, dados laboratoriais, microbiologia e indicadores epidemiológicos locais. Na prática, isso amplia o protagonismo das equipes de CCIH e dos infectologistas na construção e revisão de protocolos de sepse, na definição de esquemas empíricos regionais e na educação permanente de equipes assistenciais.
Para intensivistas, as diretrizes reforçam a centralidade da individualização da ressuscitação hemodinâmica, da ventilação protetora na SDRA e da avaliação sistemática da necessidade e da duração de antimicrobianos, aproximando‑os ainda mais de programas institucionais de stewardship e de governança clínica. Profissionais de enfermagem, fisioterapia e outras categorias assistenciais também passam a ter participação mais destacada, seja na triagem precoce e na aplicação de escores de alerta, seja na execução de estratégias complexas como pronação prolongada, reabilitação precoce e educação do paciente e da família sobre o período pós‑alta. Em conjunto, essas mudanças sugerem que a implementação das diretrizes 2026 no Brasil será tanto uma questão de atualização científica quanto de reorganização do trabalho em equipe, com forte componente de liderança clínica e de políticas institucionais.
Conclusão
A Surviving Sepsis Campaign 2026 representa um avanço importante na consolidação de um modelo de cuidado à sepse que é, ao mesmo tempo, mais detalhado e mais sensível às nuances clínicas e contextuais dos diferentes sistemas de saúde. Segundo EVANS et al., 2026, as novas diretrizes aprofundam pilares clássicos – reconhecimento precoce, tratamento oportuno da infecção e ressuscitação hemodinâmica – ao mesmo tempo em que expandem o olhar para o uso responsável de antimicrobianos, o manejo de subgrupos específicos (como idosos e pacientes com SDRA) e o continuum de cuidado que se estende para além da alta hospitalar.
Para o Brasil, onde a sepse permanece como causa relevante de mortalidade e onde coexistem hospitais de altíssima complexidade com unidades que ainda lutam para garantir o básico em termos de estrutura e processos, essas diretrizes oferecem um referencial robusto, porém que necessita ser adaptado de forma crítica à realidade local. Infectologistas, intensivistas, profissionais de CCIH e gestores de serviços assumem papel central em traduzir recomendações globais em protocolos exequíveis, integrados a políticas nacionais como o PNPCIRAS e a programas institucionais de qualidade, segurança do paciente e stewardship antimicrobiano. Ao mesmo tempo, a identificação clara de lacunas de evidência e de desafios de implementação aponta para uma agenda de pesquisa clínica e de serviços que, se adequadamente explorada, pode contribuir não apenas para melhorar o cuidado à sepse no país, mas também para influenciar futuras atualizações internacionais, tornando-as mais representativas da realidade dos sistemas de saúde de renda média.
As diretrizes da Surviving Sepsis Campaign 2026 não representam apenas uma atualização técnica — elas consolidam uma mudança estrutural na forma de pensar o cuidado ao paciente séptico. O foco desloca-se de intervenções padronizadas para decisões clínicas mais refinadas, integradas a programas de stewardship, vigilância epidemiológica e governança institucional.
Para o contexto brasileiro, isso expõe uma realidade incômoda: não basta implementar protocolos — é necessário sustentá-los com estrutura, educação permanente e integração entre equipes.
A sepse deixa de ser apenas um evento clínico e passa a ser um indicador da maturidade do sistema de saúde.
Profissionais de saúde e instituições que compreenderem esse movimento tendem a evoluir. Os que não compreenderem… vão continuar tratando consequências, não causas.
Referências bibliográrifcas
ALZAHRANI, A.; et al. Antimicrobial stewardship programs in sepsis treatment. Journal of Antimicrobial Chemotherapy, 2025. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC12800469/ .
DELLINGER, R. P.; CARLET, J. M.; MASUR, H.; et al. Surviving Sepsis Campaign guidelines for management of severe sepsis and septic shock. Critical Care Medicine, v. 32, n. 3, p. 858‑873, 2004. DOI: https://doi.org/10.1097/01.ccm.0000117317.18092.e4 .
EVANS, L.; RHODES, A.; ALHAZZANI, W.; et al. Surviving Sepsis Campaign: international guidelines for management of sepsis and septic shock 2021. Intensive Care Medicine, v. 47, n. 11, p. 1181‑1247, 2021. DOI: <https://doi.org/10.1007/s00134-021-06506-y>. Disponível em: https://pubmed.ncbi.nlm.nih.gov/34599691/ .
EVANS, L.; PRESCOTT, H.; ALHASSANI, W.; et al. Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock 2026. Critical Care Medicine, 2026. DOI: <https://doi.org/10.1097/CCM.0000000000007075>. Disponível em: https://pubmed.ncbi.nlm.nih.gov/41869847/ .
MACHADO, F. R.; et al. Improving the outcomes of sepsis in Brazil: strategies and initiatives. Critical Care Science, 2025. Disponível em: https://www.scielo.br/j/ccsci/a/GkW4snFLQnw83SPm4jfCNtL/ .
RANIERI, V. M.; et al. Surviving sepsis in low-income and middle-income countries. The Lancet Infectious Diseases, v. 9, n. 9, p. 577‑582, 2009. DOI: https://doi.org/10.1016/S1473-3099(09)70135-5 .
SLADE, E.; TAMBER, P. S.; VINCENT, J.‑L. The Surviving Sepsis Campaign: raising awareness to reduce mortality. Critical Care, v. 7, n. 1, p. 1‑2, 2003. DOI: https://doi.org/10.1186/cc1876 . Disponível em: https://pubmed.ncbi.nlm.nih.gov/12617727/ .
WORLD HEALTH ORGANIZATION. Antimicrobial resistance. Geneva: WHO, 2023. Disponível em: https://www.who.int/news-room/fact-sheets/detail/antimicrobial-resistance .
YOUNG, P.; et al. Antimicrobial Resistance: A Rising Global Threat to Public Health. Journal of Global Antimicrobial Resistance, 2025. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC12558087/ .
ZHAO, X.; et al. Sepsis and post-sepsis syndrome: a multisystem challenge. Frontiers in Medicine, v. 12, 1560737, 2025. DOI: https://doi.org/10.3389/fmed.2025.1560737 . Disponível em: https://www.frontiersin.org/articles/10.3389/fmed.2025.1560737/full .
OUTROS DOCUMENTOS E FONTES INSTITUCIONAIS UTILIZADOS NO TEXTO
AGÊNCIA NACIONAL DE VIGILÂNCIA SANITÁRIA (ANVISA). Programa Nacional de Prevenção e Controle de Infecções Relacionadas à Assistência à Saúde (PNPCIRAS) 2021‑2025. Brasília: Anvisa, 2021. Disponível em: https://www.gov.br/anvisa/pt-br/centraisdeconteudo/publicacoes/servicosdesaude/publicacoes/pnpciras_2021_2025.pdf .
ESICM – EUROPEAN SOCIETY OF INTENSIVE CARE MEDICINE. The 2026 Surviving Sepsis Campaign Guidelines have just been released. Brussels: ESICM, 2026. Disponível em: https://www.esicm.org/2026-surviving-sepsis-campaing-guidelines/ .
IHPI – INSTITUTE FOR HEALTHCARE POLICY AND INNOVATION. Surviving sepsis: New guidelines harness life‑saving evidence for treating adults. University of Michigan, 2026. Disponível em: https://ihpi.umich.edu/news-events/news/surviving-sepsis-new-guidelines-harness-life-saving-evidence-treating-adults .
INSTITUTO LATINO‑AMERICANO DE SEPSE (ILAS). Surviving sepsis campaign: international guidelines for the management of sepsis and septic shock. São Paulo, 2020. Disponível em: https://ilas.org.br/wp-content/uploads/2022/01/Surviving-sepsis-campaign-international-guidelines-for-the-management-of-septic-shock-2021.pdf .
SCCM – SOCIETY OF CRITICAL CARE MEDICINE. Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock 2026 (Adult Guidelines). Mount Prospect, 2026. Disponível em: https://www.sccm.org/clinical-resources/guidelines/guidelines/surviving-sepsis-campaign-international-guidelines-for-management-of-sepsis-and-septic-shock-2026 .
SWISS SEPSIS PROGRAM. Life after sepsis. 2024. Disponível em: https://sepsis.ch/en/sepsis/life-after-sepsis/ .
OUTRAS FONTES SOBRE TEMAS ESPECÍFICOS (SDRA, ECMO, PRONAÇÃO, SAÚDE MENTAL PÓS‑SEPSE)
BOSCO, E.; et al. Extended prone positioning in ARDS: a systematic review and meta-analysis. Critical Care, 2026. Disponível em: https://pubmed.ncbi.nlm.nih.gov/41631378/ .
MARTINS, R.; et al. Mental health in the first year after ICU-treated sepsis. Journal of Critical Care, 2025. Disponível em: https://www.sciencedirect.com/science/article/pii/S0163834325000313 .
Autor:
Antonio Tadeu Fernandes:
Médico pela FMUSP com residência em Moléstias Infecciosas no HCFMUSP e mestrado em Medicina Preventiva na FMUSP.
Ex-presidente da APECIH e da ABIH.
Autor do livro: “Infecção Hospitalar e suas Interfaces na Área da Saúde” (Prêmio Jabuti como melhor publicação em Ciências Naturais e Saúde).
CEO do Instituto CCIH+
https://www.linkedin.com/in/mba-gest%C3%A3o-ccih-a-tadeu-fernandes-11275529/
https://www.instagram.com/tadeuccih/
#Sepse #Sepsis #ChoqueSéptico #SurvivingSepsisCampaign #Diretrizes2026 #Guidelines2026 #ManejoDaSepse #ManejoDoChoqueSéptico #RessuscitaçãoHemodinâmica #PressãoArterialMédia #MetasDePAM #DeRessuscitação #ResponsividadeAFluidos #SobrecargaVolêmica #SDRA #VentilaçãoProtetora #PronaçãoProlongada #ECMOVenovenosa #TerapiaAntimicrobiana #AntibioticoterapiaInicial #DescalonamentoAntimicrobiano #StewardshipAntimicrobiano #UsoRacionalDeAntimicrobianos #ResistênciaMicrobiana #Biomarcadores #DiagnósticoRápido #TestesMolecularesMultiplex #PainéisSindrômicos #ReconhecimentoPrecoceDaSepse #TriagemDeSepse #NEWS2 #qSOFA #SistemasDeAlertaPrecoce #TerapiasAdjuntasNaSepse #VitaminaCNaSepse #CorticoidesNaSepse #ImunomoduladoresNaSepse #CuidadoPósAlta #SíndromePósSepse #ReabilitaçãoPósSepse #SaúdeMentalPósUTI #PósIntensiveCareSyndrome #GovernançaClínica #SegurançaDoPaciente #GestãoDoRiscoSanitário #ProgramasDeQualidadeEmSaúde #ImplementaçãoDeProtocolos #BundlesDeSepse #CCIH #ControleDeInfecção #StewardshipNoBrasil #SepseNoBrasil #PNPCIRAS #HospitaisDeAltaComplexidade #RecursosLimitados #CenáriosDeAltaPressãoAssistencial #PesquisaEmSepse #EnsaiosClínicosEmSepse #EstudosDeImplementação #IndicadorDeMaturidadeInstitucional